новообразование шеи код по мкб 10 у взрослых
Новообразование шеи код по мкб 10 у взрослых
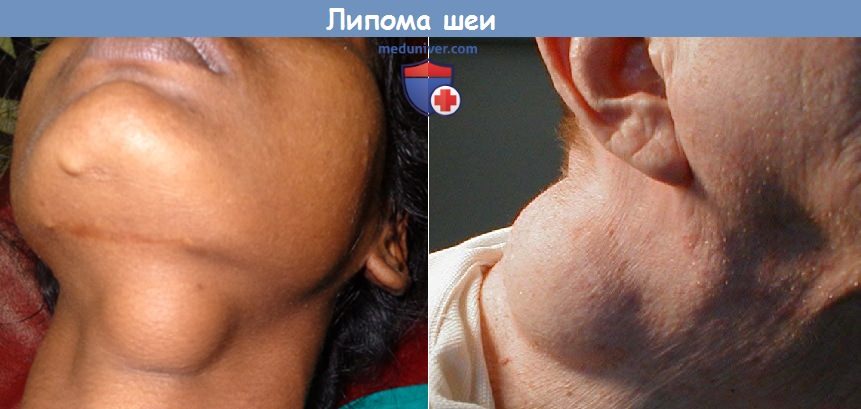
а) Липома шеи. Простая липома может образоваться в любой части шеи и бывает одиночной или множественной. Липома располагается под кожей, растет медленно, по клиническому течению и гистологической картине является доброкачественной. Клиническая симптоматика при липоме скудная, и удаляют эту опухоль обычно по косметическим показаниям.
При липоматозе шеи поражается в основном задняя ее область. Липома может увеличиться настолько, что больной бывает вынужден выдвинуть голову вперед. На шее липома в основном локализуется в затылочной области, в срединной ее части, и может сочетаться с липомой туловища.
Липоматоз переднего отдела шеи часто начинается с появления двойного подбородка, затем липомы медленно растут и в нижних отделах шеи и склонны инфильтрировать мышцы шеи. Если липомы нарушают нормальное положение головы или больному трудно удерживать голову в правильном положении, их удаляют одномоментно или в несколько этапов.
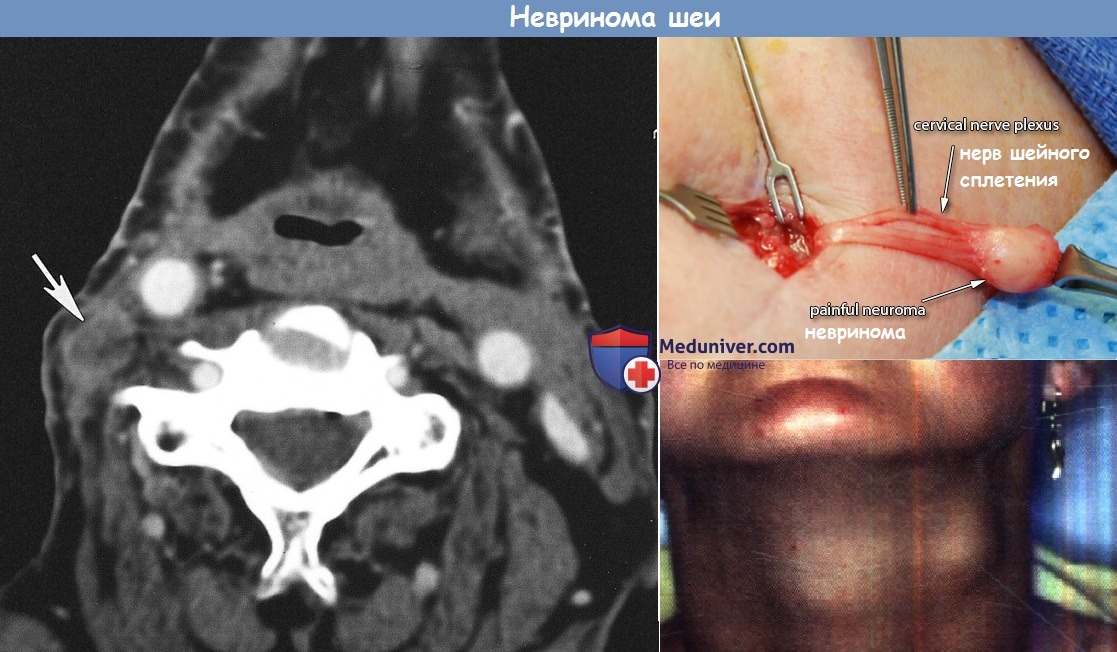
б) Невринома шеи. Неврогенные опухоли в области шеи встречаются относительно часто. Они исходят либо из вегетативных нервных образований, либо из оболочек периферических нервов. Нейрофибромы и шванномы образуются из шванновских клеток периферических нервов..
Болезнь фон Реклингхаузена представляет собой генерализованный нейрофиброматоз. Солитарные опухоли для этого заболевания нехарактерны. В 25% случаев шванномы локализуются в области головы (вестибулярная невринома) и шеи. На шее опухоль образуется из оболочки языкоглоточного, добавочного и подъязычного нервов. Наиболее часто поражается блуждающий нерв. Опухоли, исходящие из перечисленных нервов, называют окологлоточными неврилеммомами.
Диагноз верифицируют путем гистологического исследования удаленной опухоли. Дифференцируют шванному с параганглиомой, лимфомой и метастатическими опухолями.
P.S. Ампутационные невромы подлежат удалению. Для полного удаления невромы и предупреждения рецидива пораженный конец нерва отсекают, подтянув его в рану.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Д10-Д36 Доброкачественные новообразования. V. 2016
Международная классификация болезней 10-го пересмотра (МКБ-10)
D10-D36 Доброкачественные новообразования
Включено: морфологические коды с кодом характера новообразования /0
D10 Доброкачественное новообразование рта и глотки
Губы (уздечки) (внутренней поверхности) (слизистой оболочки) (красной каймы)
Исключено: кожи губы (D22.0, D23.0)
D10.2 Дна полости рта
D10.3 Других и неуточненных частей рта
доброкачественные одонтогенные новообразования (D16.4-D16.5)
слизистой оболочки губы (D10.0)
носоглоточной поверхности мягкого неба (D10.6)
Глоточной миндалины
Заднего края перегородки и хоан
D10.9 Глотки неуточненной локализации
D11 Доброкачественное новообразование больших слюнных желез
D11.7 Других больших слюнных желез
D11.9 Большой слюнной железы неуточненное
D12 Доброкачественное новообразование ободочной кишки, прямой кишки, заднего прохода [ануса] и анального канала
Печеночного изгиба
Селезеночного изгиба
D12.6 Ободочной кишки неуточненной части
D12.7 Ректосигмоидного соединения
D13 Доброкачественное новообразование других и неточно обозначенных органов пищеварения
D13.3 Других и неуточненных отделов тонкой кишки
D13.6 Поджелудочной железы
Исключено: островковых клеток поджелудочной железы (D13.7)
D13.7 Островковых клеток поджелудочной железы
Островковоклеточная опухоль
Островков Лангерганса
Пищеварительной системы БДУ
Кишечника БДУ
Селезенки
D14 Доброкачественное новообразование среднего уха и органов дыхания
D14.0 Среднего уха, полости носа и придаточных пазух
Надгортанника (участка над подъязычной костью)
надгортанника передней части (D10.5)
полип голосовой связки и гортани (J38.1)
D14.3 Бронха и легкого
D14.4 Дыхательной системы неуточненной локализации
D15 Доброкачественное новообразование других и неуточненных органов грудной клетки
Исключено: мезотелиальной ткани (D19.-)
D15.0 Вилочковой железы [тимуса]
Исключено: крупных сосудов (D21.3)
D15.7 Других уточненных органов грудной клетки
D15.9 Органов грудной клетки неуточненных
D16 Доброкачественное новообразование костей и суставных хрящей
D16.0 Лопатки и длинных костей верхней конечности
D16.1 Коротких костей верхней конечности
D16.2 Длинных костей нижней конечности
D16.3 Коротких костей нижней конечности
D16.4 Костей черепа и лица
Исключено: нижней челюсти костной части (D16.5)
D16.5 Нижней челюсти костной части
D16.6 Позвоночного столба
Исключено: крестца и копчика (D16.8)
D16.7 Ребер, грудины и ключицы
D16.8 Тазовых костей, крестца и копчика
D16.9 Костей и суставных хрящей неуточненных
D17 Доброкачественное новообразование жировой ткани
Включено: морфологические коды M885-M888 с кодом характера новообразования /0
D17.0 Доброкачественное новообразование жировой ткани кожи и подкожной клетчатки головы, лица и шеи
D17.1 Доброкачественное новообразование жировой ткани кожи и подкожной клетчатки туловища
D17.2 Доброкачественное новообразование жировой ткани кожи и подкожной клетчатки конечностей
D17.3 Доброкачественное новообразование жировой ткани кожи и подкожной клетчатки других и неуточненных локализаций
D17.4 Доброкачественное новообразование жировой ткани органов грудной клетки
D17.5 Доброкачественное новообразование жировой ткани внутри брюшных органов
Исключено: брюшины и забрюшинного пространства (D17.7)
D17.6 Доброкачественное новообразование жировой ткани семенного канатика
D17.7 Доброкачественное новообразование жировой ткани других локализаций
D18 Гемангиома и лимфангиома любой локализации
Включено: морфологические коды M912-M917 с кодом характера новообразования /0
Исключено: голубой или пигментированный невус (D22.-)
D18.0 Гемангиома любой локализации
Ангиома БДУ
D18.1 Лимфангиома любой локализации
D19 Доброкачественное новообразование мезотелиальной ткани
Включено: морфологический код M905 с кодом характера новообра зования /0
D19.0 Мезотелиальной ткани плевры
D19.1 Мезотелиальной ткани брюшины
D19.7 Мезотелиальной ткани других локализаций
D19.9 Мезотелиальной ткани неуточненной локализации
D20 Доброкачественное новообразование мягких тканей забрюшинного пространства и брюшины
доброкачественное новообразование жировой ткани брюшины и забрюшинного пространства (D17.7)
мезотелиальной ткани (D19.-)
D20.0 Забрюшинного пространства
D20.1 Брюшины
D21 Другие доброкачественные новообразования соединительной и других мягких тканей
Включено:
кровеносного сосуда
суставной сумки
хряща
фасции
жировой ткани
связки, кроме маточной
лимфатического сосуда
мышцы
синовиальной оболочки
сухожилия (сухожильного влагалища)
Исключено: соединительной ткани глазницы (D31.6)
D21.1 Соединительной и других мягких тканей верхней конечности, включая область плечевого пояса
D21.2 Соединительной и других мягких тканей нижней конечности, включая тазобедренную область
D21.3 Соединительной и других мягких тканей грудной клетки
Подмышечной впадины
Диафрагмы
Крупных сосудов
сердца (D15.1)
средостения (D15.2)
вилочковой железы [тимуса] (D15.0)
D21.4 Соединительной и других мягких тканей живота
D21.5 Соединительной и других мягких тканей таза
D21.9 Соединительной и других мягких тканей неуточненной локализации
D22 Меланоформный невус
D22.0 Меланоформный невус губы
D22.1 Меланоформный невус века, включая спайку век
D22.2 Меланоформный невус уха и наружного слухового прохода
D22.3 Меланоформный невус других и неуточненных частей лица
D22.4 Меланоформный невус волосистой части головы и шеи
D22.5 Меланоформный невус туловища
D22.6 Меланоформный невус верхней конечности, включая область плечевого пояса
D22.7 Меланоформный невус нижней конечности, включая тазобедренную область
D22.9 Меланоформный невус неуточненный
D23 Другие доброкачественные новообразования кожи
доброкачественные новообразования жировой ткани (D17.0-D17.3)
меланоформный невус (D22.-)
Исключено: красной каймы губы (D10.0)
D23.1 Кожи века, включая спайку век
D23.2 Кожи уха и наружного слухового прохода
D23.3 Кожи других и неуточненных частей лица
D23.4 Кожи волосистой части головы и шеи
D23.5 Кожи туловища
заднего прохода [ануса] БДУ (D12.9)
кожи половых органов (D28-D29)
D23.6 Кожи верхней конечности, включая область плечевого сустава
D23.7 Кожи нижней конечности, включая область тазобедренного сустава
D23.9 Кожи неуточненной локализации
D24 Доброкачественное новообразование молочной железы
Включено: молочной железы:
доброкачественная дисплазия молочной железы (N60.-)
кожи молочной железы (D22.5, D23.5)
D25 Лейомиома матки
доброкачественные новообразования матки с морфологическим кодом M889 и кодом характера новообразования /0
фибромиома матки
D25.0 Подслизистая лейомиома матки
D25.1 Интрамуральная лейомиома матки
D25.2 Субсерозная лейомиома матки
D25.9 Лейомиома матки неуточненная
D26 Другие доброкачественные новообразования матки
D26.7 Других частей матки
D26.9 Матки неуточненной части
D27 Доброкачественное новообразование яичника
D28 Доброкачественное новообразование других и неуточнённых женских половых органов
Включено:
аденоматозный полип
кожи женских половых органов
D28.2 Маточных труб и связок
Фаллопиевой трубы
Маточной связки (широкой) (круглой)
D28.7 Других уточненных женских половых органов
D28.9 Женских половых органов неуточненной локализации
D29 Доброкачественное новообразование мужских половых органов
Включено: кожи мужских половых органов
D29.0 Полового члена
D29.1 Предстательной железы
D29.3 Придатка яичка
Семенных пузырьков
Семенного канатика
Влагалищной оболочки яичка
D29.9 Мужских половых органов неуточненной локализации
D30 Доброкачественные новообразования мочевых органов
D30.1 Почечных лоханок
Исключено: мочеточникового отверстия мочевого пузыря (D30.3)
D30.3 Мочевого пузыря
D30.4 Мочеиспускательного канала
Исключено: уретрального отверстия мочевого пузыря (D30.3)
D30.7 Других мочевых органов
D31 Доброкачественное новообразование глаза и его придаточного аппарата
соединительной ткани века (D21.0)
зрительного нерва (D33.3)
кожи века (D22.1, D23.1)
D31.3 Сосудистой оболочки
D31.4 Ресничного тела
D31.5 Слезной железы и протока
Соединительной ткани глазницы
Наружноглазных мышц
Периферических нервов глазницы
Ретробульбарной ткани
Ретроокулярной ткани
Исключено: кости глазницы (D16.4)
D31.9 Глаза неуточненной части
D32 Доброкачественное новообразование мозговых оболочек
D32.0 Оболочек головного мозга
D32.1 Оболочек спинного мозга
D32.9 Оболочек мозга неуточненных
D33 Доброкачественное новообразование головного мозга и других отделов центральной нервной системы
ангиома (D18.0)
мозговых оболочек (D32.-)
периферических нервов и вегетативной нервной системы (D36.1)
ретроокулярной ткани (D31.6)
Исключено: четвертого желудочка (D33.1)
D33.1 Головного мозга под мозговым наметом
D33.2 Головного мозга неуточненное
D33.3 Черепных нервов
D33.4 Спинного мозга
D33.7 Других уточненных частей центральной нервной системы
D33.9 Центральной нервной системы неуточненной локализации
D34 Доброкачественное новообразование щитовидной железы
D35 Доброкачественное новообразование других и неуточненных эндокринных желез
островковых клеток поджелудочной железы (D13.7)
яичника (D27)
яичка (D29.2)
вилочковой железы [тимуса] (D15.0)
D35.1 Паращитовидной [околощитовидной] железы
D35.3 Краниофарингеального протока
D35.4 Шишковидной железы
D35.5 Каротидного гломуса
D35.6 Аортального гломуса и других параганглиев
D35.7 Других уточненных эндокринных желез
D35.8 Поражение более чем одной эндокринной железы
D35.9 Эндокринной железы неуточненной
D36 Доброкачественное новообразование других и неуточненных локализаций
D36.0 Лимфатических узлов
D36.1 Периферических нервов и вегетативной нервной системы
Исключено: периферических нервов глазницы (D31.6)
D36.7 Других уточненных локализаций
D36.9 Доброкачественное новообразование неуточненной локализации
Примечания. 1. Данная версия соответствует версии 2016 года ВОЗ (ICD-10 Version:2016), некоторые позиции которой могут отличаться от утверждённой Минздравом России версии МКБ-10.
2. БДУ — без дополнительных уточнений.
4. Класс II «Новообразования» содержит следующие блоки:
C00-C14 Злокачественные новообразования губы, полости рта и глотки
C15-C26 Злокачественные новообразования органов пищеварения
C30-C39 Злокачественные новообразования органов дыхания и грудной клетки
C40-C41 Злокачественные новообразования костей и суставных хрящей
C43-C44 Меланома и другие злокачественные новообразования кожи
C45-C49 Злокачественные новообразования мезотелиальных и мягких тканей
C50-C50 Злокачественное новообразование молочной железы
C51-C58 Злокачественные новообразования женских половых органов
C60-C63 Злокачественные новообразования мужских половых органов
C64-C68 Злокачественные новообразования мочевых путей
C69-C72 Злокачественные новообразования глаза, головного мозга и других отделов ЦНС
C73-C75 Злокачественные новообразования щитовидной железы и других эндокринных желез
C76-C80 Злокачественные новообразования неточно обозначенных, вторичных и неуточненных локализаций
C81-C96 Злокачественные новообразования лимфоидной, кроветворной и родственных им тканей
C97-C97 Злокачественные новообразования самостоятельных (первичных) множественных локализаций
D00-D09 Новообразования in situ
D10-D36 Доброкачественные новообразования
D37-D48 Новообразования неопределённого или неизвестного характера
Злокачественные новообразования гортани
Общая информация
Краткое описание
ЗНО гортани – злокачественная опухоль, чаще всего эпителиального генеза (97–98%), поражающая верхние отделы дыхательного тракта. Мужчины болеют значительно чаще женщин, 10,0-11,0 и 0,5-1,0 соответственно, и рост заболеваемости происходит, в основном, за счет мужского населения [7] (УД – А).
Факторы риска возникновения ЗНО гортани
Этиологические факторы до настоящего времени остаются не выясненными. Основным фактором, определяющим выбор лечебной тактики, служат морфологическая структура опухоли. При злокачественных новообразованиях преимущественно используется комбинированный метод лечения [2, 3; 7] (УД – А).
· не леченные воспалительные и предраковые заболевания гортани (папилломы, папилломатоз, дискератоз, лейкоплакия, пахидермия, фиброма);
· возраст и пол (лица старше 55 лет мужского пола);
· вредные привычки (курение, злоупотребление алкоголем);
· генетическая предрасположенность (наличие злокачественных заболеваний у родственников) [2, 3; 7] (УД – А).
Название протокола: Злокачественные новообразования гортани.
Код протокола:
Сокращения, используемые в клиническом протоколе:
Дата пересмотра протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: онкологи, отоларингологи, химиотерапевты, терапевты, врачи общей практики, врачи скорой и неотложной помощи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация опухолей гортани [8] (УД – А).
Классификация по системе TNM;
Т – первичная опухоль:
TX – недостаточно данных для оценки первичной опухоли;
TO – первичная опухоль не определяется;
Tis – преинвазивная карцинома (carcinoma in situ).
Надсвязочная область:
Т1 – опухоль ограничена одной анатомической частью надсвязочной области, подвижность голосовых связок сохранена;
Т2 – опухоль поражает слизистую оболочку нескольких анатомических частей надсвязочной области или одну часть надсвязочной области и одну или несколько частей голосовых связок (например, корня языка, валлекулы, медиальной стенки грушевидного синуса), подвижность голосовых связок сохранена;
Т3 – опухоль ограничена гортанью с фиксацией голосовых связок и/или с распространением на позади – перстневидную область или преднадгортанные ткани;
Т4а – опухоль распространяется на щитовидный хрящ и/или другие прилежащие к гортани ткани: трахею, щитовидную железу, пищевод, мягкие ткани шеи, включая глубокие мышцы языка (подбородочно-язычную, подъязычно-язычную, небно-язычную и шиловидно-язычную), подподъязычные мышцы;
Т4b – опухоль распространяется на превертебральное пространство, медиастинальные структуры или охватывает сонную артерию.
Область голосовых связок:
Т1 – опухоль ограничена голосовой (ыми) связкой (ами) без нарушения подвижности (могут быть вовлечены передняя или задняя комиссуры);
Т1а – опухоль ограничена одной голосовой связкой;
Т1b – опухоль распространяется на обе голосовые связки;
Т2 – опухоль распространяется на надсвязочную и/или подсвязочную области, и/или нарушение подвижности голосовой связки, и/или распространяется за пределы голосовой щели, и/или с небольшой эрозией щитовидного хряща (например: внутренний кортикальный слой);
Т3 – опухоль ограничена гортанью с фиксацией голосовой связки;
Т4а – опухоль распространяется на щитовидный хрящ и/или на другие прилежащие к гортани ткани: трахею, щитовидную железу, пищевод, мягкие ткани шеи, включая глубокие мышцы языка (подбородочно-язычную, подъязычно-язычную, небно-язычную и шило-язычную), подподъязычные мышцы;
Т4b – опухоль распространяется на превертебральное пространство, медиастинальные структуры или охватывает сонную артерию.
Подсвязочная область:
Т1 – опухоль ограничена подсвязочной областью;
Т2 – опухоль распространяется на одну или обе голосовые связки со свободной или ограниченной подвижностью;
Т3 – опухоль ограничена гортанью с фиксацией голосовой связки;
Т4а – опухоль распространяется на перстневидный или щитовидный хрящи и/или на прилежащие к гортани ткани: трахею, щитовидную железу, пищевод, мягкие ткани шеи, включая глубокие мышцы языка (подбородочно-язычную, подъязычно-язычную, небно-язычную, шиловидно-язычную), подподъязычные мышцы;
Т4b – опухоль распространяется на превертебральное пространство медиастенальные структуры или охватывает сонную артерию.
N – регионарные лимфатические узлы (общие для опухолей головы и шеи):
NХ – недостаточно данных для оценки состояния регионарных лимфатических узлов;
N0 – нет признаков метастатического поражения регионарных лимфатических узлов;
N1 – метастазы в одном лимфатическом узле на стороне поражения до 3 см и менее в наибольшем измерении;
N2 – метастазы в одном или нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении или метастазы в лимфатических узлах шеи с обеих сторон, или с противоположной стороны до 6 см в наибольшем измерении;
N2а – метастазы в одном лимфатическом узле на стороне поражения до 6 см в наибольшем измерении;
N2b – метастазы в нескольких лимфатических узлах на стороне поражения до 6 см в наибольшем измерении;
N2с – метастазы в лимфатических узлах с обеих сторон или с противоположной стороны до 6 см в наибольшем измерении;
N3 – метастаз в лимфатическом узле более 6 см в наибольшем измерении.
М – отдаленные метастазы.
МХ – недостаточно данных для определения отдаленных метастазов;
М0 – нет признаков отдаленных метастазов;
М1 – имеются отдаленные метастазы.
рTNM патогистологическая классификация
Требования к определению категорий рТ, рN и рМ соответствуют требованиям к определению категорий Т, N и М.
Группировка по стадиям ЗНО гортани:
| Стадия I | T1 | N0 | М0 |
| Стадия II | T2 | N0 | M0 |
| Стадия III | T3 T1 T2 T3 | N0 N1 N1 N1 | М0 М0 М0 М0 |
| Стадия IVА | T1 T2 T3 T4а T4б | N2 N2 N2 N2 (N0, N1) | М0 М0 М0 М0 М0 |
| Стадия IVВ | T4б | любая N3 | М0 |
| Стадия IVС | любая T | любая N | М1 |
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· сбор жалоб и анамнеза;
· общее физикальное обследование;
· фиброларингоскопия;
· томография гортани;
· УЗИ шейных и других лимфатических узлов;
· биопсия из опухоли гортани;
· цитологическое исследование;
· гистологическое исследование.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· КТ и/или МРТ от основания черепа до ключицы;
· ПЭТ+КТ;
· рентгенография органов грудной клетки в двух проекциях;
· КТ органов грудной клетки с контрастированием (при наличии метастазов в легких);
· отрытая биопсия увеличенных лимфатических узлов шеи (при наличии увеличенных лимфоузлов);
· УЗИ органов брюшной полости и забрюшинного пространства (для исключения патологии органов брюшной полости и забрюшинного пространства);
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне): для уточнения диагноза и ведения больного.
· ОАК;
· ОАМ;
· биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, АЛТ, АСТ, общий билирубин);
· коагулограмма (ПТИ, протромбиновое время, МНО, фибриноген, АЧТВ, тромбиновое время, этаноловый тест, тромботест);
· определение группы крови по системе ABO стандартными сыворотками;
· определение резус – фактора крови.
· ЭКГ исследование;
· рентгенография органов грудной клетки в двух проекциях.
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
· КТ и/или МРТ от основания черепа до ключицы;
· КТ органов грудной клетки с контрастированием (при наличии метастазов в легких);
· УЗИ органов брюшной полости и забрюшинного пространства (для исключения патологии органов брюшной полости и забрюшинного пространства);
· ЭхоКГ (после консультации кардиолога по показаниям);
· УДЗГ (при сосудистых поражениях).
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
Диагностические критерии постановки диагноза:
Жалобы и анамнез:
Жалобы:
· кашель;
· осиплость голоса;
· боль в горле с иррадиацией в ухо;
· затрудненное дыхание;
· поперхивание при приеме жидкой пищи;
· увеличение шейных, надключичных, подключичных, подчелюстных, подбородочных лимфатических узлов.
Анамнез:
Ранние симптомы заболевания при злокачественных опухолях гортани является наличие осиплости голоса, кашель которые появляются уже при I стадии заболевания. Но при первичном обращении пациентов осиплость голоса наблюдается в среднем в течении 6 месяцев, и отмечается присоединение других симптомов, тогда диагностируется III стадия. При более поздних стадиях (III-IV) присоединяются жалобы на боль стреляющая в ухо, затруднение дыхания, поперхивание при приеме жидкой пищи или воды, появление увеличенных узлов на шее.
Физикальные обследования:
· непрямая ларингоскопия (опухолевое, образование одного из отделов гортани, ограничение подвижности ИГС или фиксация пораженной половины гортани, сужение голосовой щели);
· пальпаторное обследование лимфатических узлов шеи с обеих сторон (наличие увеличенных шейных лимфоузлов плотной консистенции, неподвижные или тугоподвижные, слабо болезненные или возможно не болезненные размером более 1,0 см).
Лабораторные исследования:
· цитологическое исследование (увеличение размеров клетки вплоть до гигантских, изменение формы и количества внутриклеточных элементов, увеличение размеров ядра, его контуров, разная степень зрелости ядра и других элементов клетки, изменение количества и формы ядрышек);
· гистологическое исследование (крупные полигональные или шиповидные клетки с хорошо выраженной цитоплазмой, округлыми ядрами с четкими ядрышками, с наличием митозов, клетки располагаются в виде ячеек и тяжей с или без образования кератина, наличие опухолевых эмболов в сосудах, выраженность лимфоцитарно-плазмоцитарной инфильтрации, митотическая активность опухолевых клеток).
Показания для консультации специалистов:
· консультация кардиолога (пациентам 50 лет и старше, так же пациенты моложе 50 лет при наличии сопутствующей патологии ССС);
· консультация невропатолога (при сосудистых мозговых нарушениях, в том числе инсультах, травмах головного и спинного мозга, эпилепсии, миастении, нейроинфекционных заболеваниях, а также во всех случаях потери сознания);
· консультация гастроэнтеролога (при наличии сопутствующей патологии органов ЖКТ в анамнезе);
· консультация нейрохирурга (при наличии метастазов в головной мозг, позвоночник);
· консультация торакального хирурга (при наличии метастазов в легких);
· консультация эндокринолога (при наличии сопутствующей патологии эндокринных органов).
Дифференциальный диагноз
Нозологическая форма
Клинические проявления
Папиллома гортани
Возникают на голосовых связках, реже на надгортаннике.
Бледно-серого цвета, мелкобугристая. Осиплость голоса.
Дифференциальная диагностика проводится на основании морфологического заключения.
Лейкоплакия
Продолговатое белое пятно с неровной поверхностью на голосовых складках.
Чаще располагается сзади черпаловидных хрящей. Нарушение фонации, кашель.
Дифференциальная диагностика проводится на основании морфологического заключения.
Контактные фибромы
Располагаются в задних отделах голосовых складок.
На одной складке напоминает наковальню, на другой-молоточек. Изменение голоса.
Фибромы гортани
Локализуются в передней трети голосовых связок.
Иногда на широком основании исходящие из вестибулярной связки или гортанного желудочка.
Дифференциальная диагностика проводится на основании морфологического заключения.
Лечение
Цели лечения:
· ликвидация опухолевого очага и метастазов;
· достижение полной или частичной регрессии, стабилизации опухолевого процесса.
При наличии у больного признаков перихондрита хрящей гортани, опухолевого стеноза лечение следует начинать с хирургического этапа.
Критерии эффективности лечения
Полный эффект – исчезновение всех очагов поражения на срок не менее 4х недель.
Частичный эффект – большее или равное 50% уменьшение всех или отдельных опухолей при отсутствии прогрессирования других очагов.
Стабилизация – (без изменений) уменьшение менее чем на 50% или увеличение менее чем на 25% при отсутствии новых очагов поражения.
Прогрессирование – увеличение размеров одной или более опухолей более 25% либо появление новых очагов поражения [7] (УД – А).
Медикаментозное лечение:
Химиотерапия:
Существует несколько видов химиотерапии, которые отличаются по цели назначения:
· неоадъювантная химиотерапия опухолей назначается до операции, с целью уменьшения неоперабельной опухоли для проведения операции, а так же для выявления чувствительности раковых клеток к препаратам для дальнейшего назначения после операции.
· адъювантная химиотерапия назначается после хирургического лечения для предотвращения метастазирования и снижения риска рецидивов.
· лечебная химиотерапия назначается для уменьшения метастатических раковых опухолей.
В зависимости от локализации и вида опухоли химиотерапия назначается по разным схемам и имеет свои особенности.
Показания к химиотерапии:
· цитологически или гистологически верифицированные ЗНО гортани;
· при лечении нерезектабельных опухолей;
· метастазы в железе или регионарных лимфатических узлах;
· рецидив опухоли;
· удовлетворительная картина крови у пациента: нормальные показатели гемоглобина и гемокрита, абсолютное число гранулоцитов – более 200, тромбоцитов – более 100000;
· сохраненная функция печени, почек, дыхательной системы и ССС;
· возможность перевода неоперабельного опухолевого процесса в операбельный;
· отказа пациента от операции;
· улучшение отдаленных результатов лечения при неблагоприятных гистотипах опухоли (низкодифференцированный, недифференцированный).
Противопоказания к химиотерапии:
Противопоказания к химиотерапии можно разделить на две группы: абсолютные и относительные.
Абсолютные противопоказания:
· гипертермия >38 градусов;
· заболевание в стадии декомпенсации (сердечно-сосудистой системы, дыхательной системы печени, почек);
· наличие острых инфекционных заболеваний;
· психические заболевания;
· неэффективность данного вида лечения, подтвержденная одним или несколькими специалистами;
· распад опухоли (угроза кровотечения);
· тяжелое состояние больного по шкале Карновского 50% и меньше (смотри приложение 1).
Относительные противопоказания:
· беременность;
· интоксикация организма;
· активный туберкулез легких;
· стойкие патологические изменения состава крови (анемия, лейкопения, тромбоцитопения);
· кахексия.
Ниже приведены схемы наиболее часто используемых режимов полихимиотерапии при плоскоклеточном раке любой локализаций в области головы и шеи. Они могут быть использованы при проведении как неоадъювантной (индукционной) химиотерапии так и адъювантной полихимиотерапии, с последующим хирургическим вмешательством или лучевой терапией, а так же при рецидивных или метастатических опухолях.
Основными комбинациями, используемыми при проведении индукционной полихимиотерапии, на сегодняшний день признаны цисплатин с фторурацилом (ПФ) и доцетаксел с цисплатином и фторурацилом (ДПФ). На сегодняшний день эта комбинация химиопрепаратов стала «золотым стандартом» при сравнении эффективности применения различных химиопрепаратов в лечении плоскоклеточного рака головы и шеи для всех крупных многоцентровых исследований. Последняя схема представляется наиболее эффективной, но и наиболее токсичной, однако при этом обеспечивающей более высокие показатели выживаемости и локорегионарного контроля по сравнению с использованием традиционной схемы ПФ в качестве индукционной полихимиотерапии [9,10] (УД-А).
Из таргетных препаратов в настоящее время в клиническую практику вошел цетуксимаб [2] (УД-А).
По последним данным, единственной комбинацией химиопрепаратов, не только увеличивающей количество полных и частичных регрессий, но и продолжительность жизни больных с рецидивами и отдаленными метастазами плоскоклеточного рака головы и шеи, является схема с использованием цетуксимаба, цисплатина и фторурацила [11].
Таблица № 2. Активность препаратов в монорежиме при рецидивном/метастатическом плоскоклеточном раке головы и шеи (модифицировано по В.А. (Murphy) [9] (УД-А).
| Препарат | Частота ответов,% |
| Метотрексат | 10-50 |
| Цисплатин | 9-40 |
| Карбоплатин | 22 |
| Паклитаксел | 40 |
| Доцетаксел | 34 |
| Фторурацил | 17 |
| Блеомицин | 21 |
| Доксорубицин | 23 |
| Цетуксимаб | 12 |
| Капецитабин | 23 |
| Винорелбин | 20 |
| Циклофосфамид | 23 |
Схемы химиотерапии:
Наиболее активными противоопухолевыми средствами при плоскоклеточном раке головы и шеи считаются как при 1 и 2 линий производные платины (цисплатин, карбоплатин) производные фторпиримидина (фторурацил), антрациклины, таксаны – паклитаксел, доцетаксел.
Активны при раке головы и шеи также доксорубицин, капецитабин, блеомицин, винкристин, циклофосфамид как вторая линия химиотерапии.
При проведении как неоадъювантной, так и адъювантной полихимиотерапии при раке головы и шеи возможно применение следующих схем и комбинации химиопрепаратов:
PF
· Цисплатин 75 – 100мг/м 2 в/в, 1-й день;
· Фторурацил 1000мг/м 2 24 – часовой в/в инфузией (96 часовая непрерывная инфузия)
1 – 4 –й дни;
повторение курса каждые 21 день.
PF
· Цисплатин 75-100мг/м 2 в/в, 1-й день;
· Фторурацил 1000мг/м 2 24 – часовой в/в инфузией (120 часовая непрерывная инфузия)
1 – 5 –й дни;
повторение курса каждые 21 день.
При необходимости на фоне первичной профилактики колониестимулирующими факторами.
CpF
· Карбоплатин (AUC 5,0-6,0) в/в, 1-й день;
· Фторурацил 1000мг/м 2 24 – часовой в/в инфузией (96 часовая непрерывная инфузия) 1 – 4 – й дни;
повторение курса каждые 21 день.
· Цисплатин 75мг/м 2 в/в 1 – й день;
· Капецитабин 1000мг/м 2 перорально дважды в день, 1 – 14-й дни;
повторение курсов каждые 21 день.
Химиотерапию в монорежиме рекомендовано проводить:
· у ослабленных больных в преклонном возрасте;
· при низких показателях кроветворения;
· при выраженном токсическом эффекте после предыдущих курсов химиотерапии;
· при проведении паллиативных курсов химиотерапии;
· при наличии сопутствующей патологии с высоким риском осложнений.
Химиотерапию в монорежиме рекомендовано проводить:
· у ослабленных больных в преклонном возрасте;
· при низких показателях кроветворения;
· при выраженном токсическом эффекте после предыдущих курсов химиотерапии;
· при проведении паллиативных курсов химиотерапии;
· при наличии сопутствующей патологии с высоким риском осложнений.
Таргетная терапия:
Основными показаниями для проведения таргетной терапии является:
· местно-распространенный плоскоклеточный рак головы и шеи в комбинации с лучевой терапией;
· рецидивирующий или метастатический плоскоклеточный рак головы и шеи в случае неэффективности предшествующей химиотерапии;
· монотерапия рецидивирующего или метастатического плоскоклеточного рака головы и шеи при неэффективности предшествующей химиотерапии;
Цетуксимаб вводят 1 раз в неделю дозе 400мг/м 2 (первая инфузия) в виде 120 – минутной инфузией, далее в дозе 250 мг/м 2 в виде 60 – минутной инфузии.
При применении Цетуксимаба в сочетании с лучевой терапией, лечение цетуксимабом рекомендуется начинать за 7 дней до начала лучевого лечения и продолжать еженедельные введения препарата до окончания лучевой терапии [2] (УД-А).
У пациентов с рецидивирующим или метастатическим плоскоклеточным раком головы и шеи в комбинации с химиотерапией на основе препаратов платины (до 6 циклов) Цетуксимаб используется как поддерживающая терапия до появления признаков прогрессирования заболевания заболевания. Химиотерапия начинается не ранее чем через 1 час после окончания инфузии Цетуксимаба.
В случае развития кожных реакции на введение Цетуксимаба терапию можно возобновить с применением препарата в редуцированных дозах (200мг/м 2 после второго реакции и 150мг/м 2 – после третьего).
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемые на амбулаторном уровне: нет.
Показания к хирургическому лечению:
· цитологически или гистологически верифицированные ЗНО гортани;
· при отсутствии противопоказании к хирургическому лечению.
Все хирургические вмешательства по поводу злокачественных опухолей гортани выполняются под общей анестезией.
Противопоказания к хирургическому лечению при ЗНО гортани:
· наличие у больного признаков неоперабельности и тяжелой сопутствующей патологии;
· недифференцированные опухоли гортани, которым в качестве альтернативны может быть предложено лучевое лечение;
· обширные гематогенные метастазирования, диссеминированного опухолевого процесса;
· синхронно существующий и распространенный неоперабельный опухолевый процесс другой локализации, например рак легкого и т.д.;
· хронические декомпенсированные и/или острые функциональные нарушения дыхательной, сердечно – сосудистой, мочевыделительной системы, желудочно – кишечного тракта;
· аллергия на препараты, используемые при общем наркозе;
· обширные гематогенные метастазирования, диссеминированного опухолевого процесса.
Другие виды лечения:
Другие виды лечения, оказываемые на амбулаторном уровне: нет.
Другие виды лечения, оказываемые на стационарном уровне:
Лучевая терапия:
Виды лучевой терапии:
· дистанционная лучевая терапия;
· 3D-конформное облучение;
· модулированная по интенсивности лучевая терапия (IMRT).
Показания к лучевой терапии:
· низкодифференцированные опухоли с распространенностью Т1 – Т3;
· при лечении нерезектабельных опухолей;
· отказа пациента от операции;
· наличие резидуальной опухоли;
· периневральная или перилимфатическая инвазия;
· экстракапсулярное распространение опухоли;
· метастазы в железе или регионарных лимфатических узлах;
· рецидив опухоли.
Противопоказания к лучевой терапии:
Абсолютные противопоказания:
· психическая неадекватность больного;
· лучевая болезнь;
· гипертермия >38 градусов;
· тяжелое состояние больного по шкале Карновского 50% и меньше (смотри приложение 1).
Относительные противопоказания:
· беременность;
· заболевание в стадии декомпенсации (сердечно – сосудистой системы, печени, почек);
· сепсис;
· активный туберкулез легких;
· распространение опухоли на соседние полые органы и прорастании в крупные сосуды;
· распад опухоли (угроза кровотечения);
· стойкие патологические изменения состава крови (анемия, лейкопения, тромбоцитопения);
· кахексия;
· наличие в анамнезе ранее проведенного лучевого лечения.
Химиолучевая терапия:
При местно-распространенных формах рака гортани одним из способов улучшения эффективности лечения является применение методов последовательной или сочетанной химиолучевой терапии [12] (УД – А).
При последовательной химио-лучевой терапии на первом этапе проводится несколько курсов индукционной химиотерапии с последующим проведением лучевой терапии, что обеспечивает улучшение локорегионарного контроля и повышение случаев резектабельности пациентов с сохранением органа, а так же повышение качества жизни, и выживаемости пациентов [13] (УД – А).
Такой подход (химио-лучевой) можно применить не только при раке гортани, но и при других локализациях опухолей головы и шеи (носоглотки, ротоглотки, гортаноглотки) [14] (УД – А).
При стенозирующем раке гортани, при котором химиотерапия не эффективна, стандартом лечения является ларингоэктомия с последующей лучевой терапией.
При одновременном химиолучевом лечении обычно используются препараты платины обладающие способностью потенцировать эффект лучевой терапии (цисплатин или карбоплатин), а также таргетный препарат цетуксимаб [15, 16] (УД – А).
При проведении одновременного химиолучевого лечения рекомендованы следующие схемы курсы химиотерапии.
· Цисплатин 20-40мг/м 2 в/в еженедельно, при проведении лучевой терапии;
· Лучевая терапия в суммарной очаговой дозе 66-70Гр. Разовая очаговая доза- 2 Гр х 5 фракции в неделю.
· Карбоплатин (AUC1,5-2,0) в/в еженедельно, при проведении лучевой терапии;
· Лучевая терапия в суммарной очаговой дозе 66-70Гр. Разовая очаговая доза- 2 Гр х 5 фракции в неделю.
· Цетуксимаб 400мг/м 2 в/в кап(инфузия в течении 2 ч) за неделю до начало лучевой терапии, далее цетуксимаб 250мг/м 2 в/в (инфузия в течении 1 ч) еженедельно при проведении лучевой терапии.
Лечение нерезектабельных опухолей:
Одновременная химиотерапия или лучевая терапия:
· цисплатин 100 мг/м 2 внутривенная инфузия со скоростью не более 1 мг/мин с пред – и постгидратацией в 1-й, 22-й и 43-й дни на фоне проведения лучевой терапии на ложе удаленной опухоли в СОД 70 Гр (РОД 2 Гр) и область регионарных лимфатических узлов на стороне поражения в СОД 44-64 Гр (при больших метастазах до 70 Гр);
· Дистанционная лучевая терапия на первичный опухолевый очаг в СОД 70 Гр и регионарные лимфатические узлы в СОД 44-64 Гр (при больших метастазах до 70 Гр). При низкозлокачественных опухолях (N0) регионарные лимфатические узлы не облучают.
· Если после завершения лечения опухоль стала резектабельной, возможно выполнение радикального хирургического вмешательства.
Паллиативная помощь:
· При выраженном болевом синдроме лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися хроническим болевым синдромом», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
· При наличии кровотечения лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися кровотечением», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
Другие виды лечения, оказываемые на этапе скорой помощи: нет.
Дальнейшее ведение.
Диспансерное наблюдение за излеченными больными:
в течение первого года после завершения лечения – 1 раз каждые 3 месяца;
в течение второго года после завершения лечения – 1 раз каждые 6 месяцев;
с третьего года после завершения лечения – 1 раз в год в течение 3 лет.
Методы обследования:
· локальный контроль — при каждом обследовании;
· пальпация регионарных лимфатических узлов — при каждом обследовании;
· рентгенографическое исследование органов грудной клетки — один раз в год;
· ультразвуковое исследование органов брюшной полости – один раз в 6 месяцев (при первично-распространенных и метастатических опухолях).
Препараты (действующие вещества), применяющиеся при лечении
| Блеомицин (Bleomycin) |
| Винорелбин (Vinorelbine) |
| Доцетаксел (Docetaxel) |
| Капецитабин (Capecitabine) |
| Карбоплатин (Carboplatin) |
| Метотрексат (Methotrexate) |
| Паклитаксел (Paclitaxel) |
| Фторурацил (Fluorouracil) |
| Цетуксимаб (Cetuximab) |
| Цисплатин (Cisplatin) |
Госпитализация
Показания для госпитализации:
Показания для экстренной госпитализации:
· опухолевый стеноз гортани;
· кровотечение из опухоли;
· выраженный болевой синдром.
Показания для плановой госпитализации:
· морфологически верифицированные ЗНО гортани.