образование уретры код по мкб 10
Полип уретры
Полип уретры – доброкачественное новообразование мочеиспускательного канала. Код по МКБ10 – N34.2. Женщины страдают полипами уретры приблизительно в 1,5 чаще мужчин. Это объясняется анатомическими особенностями слизистой оболочки уретры. Врачи Юсуповской больницы диагностируют заболевание с помощью современных методов исследования.
Урологи индивидуально подходят к выбору метода операции удаления полипов в мочевом канале. До операции проводят антибактериальную терапию антибиотиками последнего поколения. Сложные случаи полипов уретры обсуждаются на заседании Экспертного Совета с участием профессоров и врачей высшей категории. Медицинский персонал внимательно относится ко всем пожеланиям пациентов.
Причины образования
Точная причина образования полипов мочеиспускательного канала не установлена. Урологи считают, что причиной полипов в мочеиспускательном канале могут быть следующие факторы:
Полипы уретры часто возникают у женщин, пребывающих в пременопаузе и во время климакса.
Симптомы
На ранних стадиях заболевание себя никак не проявляет. По мере роста полипа уретры появляются следующие симптомы:
Кровоточащий полип уретры (код по МКБ 10 – N34.2) проявляется появлением в моче примеси крови (уретроррагией). У женщин может возникать боль во время полового акта. На поздних стадиях болезни опухолевидное образование может полностью перекрыть просвет мочеиспускательного канала и вызвать острую задержку мочи.
Методы диагностики
Для выявления новообразования в мочеиспускательном канале урологи Юсуповской больницы применяют полный спектр лабораторно-инструментальных исследований:
Чем раньше пациент обращается за медицинской помощью к урологам Юсуповской больницы, тем выше шанс быстро вылечить заболевание, избежав развития возможных осложнений и рецидивов.
Лечение
Единственным результативным способом лечения полипа мочеиспускательного канала является оперативное вмешательство. Урологи Юсуповской больницы проводят удаление полипа уретры с помощью следующих современных методов:
Клиновидная резекция полипа уретры выполняется при расположении полипа у наружного отверстия мочеиспускательного канала. К инновационным методам лечения полипов мочеиспускательного канала относится удаление полипов уретры лазером или радионожом «Сургитроном». Этот метод обеспечивает минимальную травматизацию и повреждение мягких тканей, безболезненность и отсутствие кровопотери, быстроту воздействия и минимальный восстановительный период.
Профилактика полипов мочеиспускательного канала заключается в применении барьерных методов контрацепции для защиты от заболеваний, передающихся половым путём, своевременном обращении за медицинской помощью, ежегодных профилактических осмотрах врача-уролога. При наличии первых признаков полипа мочеиспускательного канала обращайтесь в Юсуповскую больницу. Звоните по телефону. Контакт центр работает ежедневно без выходных 24 часа в сутки. Вас запишут на приём к урологу в удобное вам время.
Стриктуры уретры
Общая информация
Краткое описание
Стриктура уретры – это рубцовое сужение мочеиспускательного канала на каком-либо его отрезке, возникшее в результате рубцового изменения как самой уретры, так и окружающих ее тканей. Заболевание является следствием повреждений и воспалительных процессов уретры [1].
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 |
| N35.0 Посттравматическая стриктура уретры N35.1 Постинфекционная стриктура уретры, не классифицированная в других рубриках N35.8 Другая стриктура уретры N35.9 Стриктура уретры неуточненная | 58.0 Уретротомия 58.3 Иссечение или деструкция пораженного участка или ткани уретры 58.4 Восстановление уретры 58.5 Освобождение стриктуры уретры 58.6 Дилятация уретры 58.9 Другие операции на уретре и периуретральной ткани |
Дата разработки протокола: 2016 года.
Пользователи протокола: врачи скорой неотложной медицинской помощи, врачи общей практики, урологи, андрологи, хирурги, травматологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Таблица – 1. Классификация стриктур передней уретры в зависимости от этиологии заболевания [1]
| Этиология стриктуры | Характеристика |
| Врожденные пороки развития слизистой оболочки | Стриктура обычно локализуется в бульбарной уретре, а губчатое тело интактно. |
| Посттравматические бляшки вследствие повреждений или вмешательств на уретре | Стриктура может локализоваться в пенильной или бульбарной уретре, а губчатое тело вовлекается в образовавшуюся бляшку. |
| Неудачные попытки коррекции гипоспадии | В стриктуру может вовлекаться наружное отверстие уретры, что часто сопровождается образованием дивертикулов, камней, волос, фистул, а также косметическими дефектами или резидуальным искривлением полового члена. |
| Хронические воспалительные заболевания губчатого тела | Стриктуры сочетаются с атрофическим склерозом или ксеротическим облитерирующим баланопоститом. В случае атрофического склероза стриктура может локализоваться только в области наружного отверстия уретры и ладьевидной ямки или занимать всю висячую часть уретры. |
| Ишемия | В стриктуру в той или иной степени вовлекается передняя уретра – после эндоскопических урологических вмешательств, а также после операций на сердце и сосудах, или в реанимации после длительной катетеризации мочевого пузыря. |
| Стриктура уретры | 1. Простая 2. Короткая 3. Нелеченая |
| Заболевание уретры, сопровождающееся стриктурами | 1. Двойная 2. Протяженная 3. После операции |
| Комбинированное заболевание уретры со стриктурами | В сочетании с неблагоприятными условиями: · Фистула Стент · Дивертикул Камень · Абсцесс Волос После простатэктомии |
| Общее заболевание половых органов с вовлечением уретры | 1. Гипоспадия 2. Lichen Sclerosus |
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ 3
Диагностические критерии:
Жалобы:
· затрудненное мочеиспускание;
· острая задержка мочеиспускания.
В анамнезе:
· перенесенный уретрит;
· катетеризация уретры;
· травма уретры и мочевого пузыря.
Физикальное обследование: перкуссионные признаки в надлобковой области, характерные для переполненного мочевого пузыря.
Лабораторные исследования: в ОАМ отмечается возможно увеличение СОЭ, возможен лейкоцитоз, возможна лейкоцитурия, возможна гиперазотемия (при сопутствующем, как следствие вторичным гидронефрозом).
Инструментальные исследования:
· УЗИ мочевого пузыря – увеличение объема остаточной мочи в мочевом пузыре;
· Уретрография – выявление сужения мочеиспускательного канала, преимущественно переднего отдела;
· Урофлоуметрия – снижение средней и максимальной скорости потока мочи. Микционная цистоуретрография: выявление сужения мочеиспускательного канала, преимущественно заднего отдела;
· Уретрография на встречных бужах – при облитерации уретры для выявления диастаза стриктуры;
· Уретроцистоскопия – при облитерации уретры для выявления диастаза стриктуры 8.
Диагностический алгоритм [1]
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ [5]
Диагностические критерии: см. амбулаторный уровень.
Инструментальные исследования:
· УЗИ мочевого пузыря – увеличение объема остаточной мочи в мочевом пузыре.
· Уретрография – выявление сужения мочеиспускательного канала, преимущественно переднего отдела.
· Уретрография на встречных бужах – при облитерации уретры для выявления диастаза стриктуры.
Диагностический алгоритм [1]
Перечень основных диагностических мероприятий:
· УЗИ мочевого пузыря, остаточной мочи;
· Уретрография.
Перечень дополнительных диагностических мероприятий:
· Общий анализ крови;
· Общий анализ мочи;
· Биохимический анализ крови;
· Определение группы крови и резус фактора;
· Бактериологический посев мочи;
· Коагулограмма крови;
· Экскреторная урография с нисходящей цистографией;
· Урофлоуметрия – снижение средней и максимальной скорости потока мочи;
· Микционная цистоуретрография – выявление сужения мочеиспускательного канала, преимущественно заднего отдела;
· Уретрография на встречных бужах – при облитерации уретры для выявления диастаза стриктуры;
· Уретроцистоскопия – при облитерации уретры для выявления диастаза стриктуры 11.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований 23
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| ДГПЖ | Затрудненное мочеиспускание, задержка мочеиспускание | УЗИ: увеличение объема простаты; Пальцевое ректальное исследование: увеличение простаты, плотно-эластичной консистенции, междолевая борозда не пальпируется, безболезненная. | Возраст старше 45 лет, в анамнезе нет данных о перенесенных уретритах, катетеризации, травм уретры и мочевого пузыря |
| Воспаление предстательной железы (простатит, как острый, так и хронический в стадии обострения) | Затрудненное мочеиспускание, задержка мочеиспускание | УЗИ: увеличение объема простаты (вследствие отека простаты); ОАК: лейкоцитоз, ускорение СОЭ; Пальцевое ректальное исследование: увеличение простаты, отечность простаты, эластичной консистенции, междолевая борозда не пальпируется, болезненная. | Преимущественно молодой возраст, температурная реакция, чаще вследствие переохлаждения. В анамнезе нет данных о перенесенных уретритах, катетеризации, травм уретры и мочевого пузыря |
| Рак простаты | Затрудненное мочеиспускание, задержка мочеиспускание | УЗИ: увеличение объема простаты; ПСА: увеличение уровня относительно возрастной нормы. Пальцевое ректальное исследование: увеличение простаты, плотной консистенции, междолевая борозда не пальпируется, безболезненная, имеются участки «деревянистой» плотности. | Возраст старше 45 лет, в анамнезе нет данных о перенесенных уретритах, катетеризации, травм уретры и мочевого пузыря |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Дротаверин (Drotaverinum) |
| Кетопрофен (Ketoprofen) |
| Флуконазол (Fluconazole) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ 3
Тактика лечения [4]: на данном этапе назначается антибиотикотерапия.
Немедикаментозное лечение:
· режим полупостельный;
· стол №15.
Медикаментозное лечение:
1. Антибиотики цефалоспоринового ряда – Цефтриаксон 1 г * 2 р/д, в/м 7–10 дней;
2. Уросептики фторхинолонового ряда – Ципрофлоксацин 500 мг 2 р/д, пер ос, 7–10 дней;
3. Анальгезирующие препараты (Кетопрофен 2,0 в/м при болях, Дротаверин 2,0 в/м);
4. Противогрибковые: Флуконазол 150 мг 1 раз per os.
Перечень основных лекарственных средств
| Препараты | Разовая доза | Кратность ведения | УД |
| Ципрофлоксацин | 500 мг | 2 раза в день, per os 7–10 дней | А [1,2,3,34,35,38,39] |
| Флуконазол | 150 мг | 1 раз per os | А [1,2,3,34,35] |
Перечень дополнительных лекарственных средств
| Препараты | Разовая доза | Кратность ведения | УД |
| Цефтриаксон | 1 г | 2 раза в день в/м 7–10 дней | А [1,2,3,34,35,38,39] |
| Кетопрофен | 2,0 мл | в/м при болях | А [1,32,33,34,35,36,37] |
| Дротаверин | 2,0 мл | в/м при болях | А [1,32,33,34,35,36,37] |
Алгоритм действий при неотложных ситуациях [1]
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация онколога – при отклонениях ПСА;
· консультация невролога – при перенесенных ОНМК, повреждениях позвоночника.
Профилактические мероприятия: избегать незащищенных половых контактов, травм и повреждений уретры.
Мониторинг состояния пациента:
| Ф.И.О. | Дата визита | УЗИ (остаточная моча) | Шкала IPSS, баллы | Физикальное обследование |
Индикаторы эффективности лечения:
· уменьшение объема остаточной мочи;
· мочеиспускание удовлетворительной струей;
· свободное мочеиспускание;
· улучшение общего самочувствия больного.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия: см. амбулаторный уровень.
Медикаментозное лечение:
1) Антибиотики цефалоспоринового ряда – Цефтриаксон 1 г * 2 раза в день, внутримышечно, 7–10 дней.
2) Анальгезирующие и спазмолитические препараты – Кетопрофен 2,0 внутримышечно при болях, Дротаверин 2,0 внутримышечно.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ [5]
Тактика лечения 18: лечение с помощью хирургического вмешательства.
Немедикаментозное лечение:
· режим полупостельный;
· стол №15.
Медикаментозное лечение:
1. Антибиотики цефалоспоринового ряда – Цефтриаксон 1 г * 2 р/д, в/м 7–10 дней
2. Уросептики фторхинолонового ряда – Ципрофлоксацин 500 мг 2 р/д, per os 7–10 дней
3. Анальгезирующие препараты (Кетопрофен 2,0 в/м при болях, Дротаверин 2,0 в/м)
4. Противогрибковые: Флуконазол 150 мг 1 раз per os.
Перечень основных лекарственных средств
| Препараты | Разовая доза | Кратность ведения | УД |
| Ципрофлоксацин | 500 мг | 2 раза в день, per os 7–10 дней | А [1,2,3,34,35,38,39] |
| Флуконазол | 150 мг | 1 раз per os | А [1,2,3,34,35] |
Перечень дополнительных лекарственных средств
| Препараты | Разовая доза | Кратность ведения | УД |
| Цефтриаксон | 1 г | 2 раза в день в/м 7–10 дней | А [1,2,3,34,35,38,39] |
| Кетопрофен | 2,0 мл | в/м при болях | А [1,32,33,34,35,36,37] |
| Дротаверин | 2,0 мл | в/м при болях | А [1,32,33,34,35,36,37] |
Хирургическое вмешательство
Рекомендуется антибиотикопрофилактика на дооперационном и интраоперационном этапе: Цефтриаксон 2 г * в/м №1 или Ципрофлоксацин 500 мг в/в №1.
· Монополярная трансуретральная резекция стриктуры уретры.
· Биполярная трансуретральная резекция стриктуры уретры.
· Лазерная уретротомия.
· Пластика уретры по Хольцову.
· Пластика уретры по Русакову.
· Пластика уретры по Ландереру.
· Пластика уретры буккальным лоскутом.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация онколога – подозрения на злокачественное образование простаты;
· консультация фтизиатра – туберкулезный процесс нижних мочевых путей.
Показания для перевода в отделение интенсивной терапии и реанимации:
· септическое состояние;
· почечная недостаточность;
· нестабильная гемодинамика.
Индикаторы эффективности лечения:
· уменьшение объема остаточной мочи;
· мочеиспускание удовлетворительной струей;
· свободное мочеиспускание.
Дальнейшее ведение:
· улучшение общего самочувствия больного.
· наблюдение у уролога, андролога;
· УЗИ объем остаточной мочи в динамике, ОАК, ОАМ, биохимия крови в динамике.
Госпитализация
Показания для плановой госпитализации:
· наличие остаточной мочи;
· затрудненное мочеиспускание;
· наличие надлобкового дренажа (эпицистостомы);
· наличие уретрального катетера.
Показания для экстренной госпитализации:
· острая задержка мочеиспускания;
· невозможность самостоятельного мочеиспускания.
Информация
Источники и литература
Информация
Сокращения, используемые в протоколе
| УЗИ | – | ультразвуковое исследование |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| СОЭ | – | скорость оседания эритроцитов |
| ПСА | – | простатоспефический антиген |
| ДГПЖ | – | доброкачественная гиперплазия предстательной железы |
| IPSS | – | международная система оценки симптомов простаты |
Список разработчиков протокола с указанием квалификационных данных
| Ф.И.О. | Должность | Подпись |
| Батырбеков М. Т. | кандидат медицинских наук, АО «Научный центр урологии имени академика Б. У. Джарбусынова», заместитель генерального директора по клинической работе, председатель ОО «Казахстанская ассоциация урологов». | |
| Макажанов М. А. | доктор медицинских наук, профессор, заведующий отделением андрологии АО «Научный центр урологии имени академика Б. У. Джарбусынова», член ОО «Казахстанская ассоциация урологов». | |
| Жунусов С. А. | кандидат медицинских наук, и. о. Доцента кафедры хирургических болезней №2 и патологической анатомии РГП на ПХВ «КГМУ», главный внештатный уролог Карагандинской области, врач уролог высшей категории, член ОО «Казахстанская ассоциация урологов». | |
| Айнаев Е. И. | магистр медицинских наук, завуч кафедры урологии и андрологии, врач уролог 2 категории, член ОО «Казахстанская ассоциация урологов», член «Ассоциации трансплантологов тюркских стран», член «Ассоциации эндоскопической урологии» г. Астана | |
| Тулеутаева Р. Е. | кандидат медицинских наук, заведующая кафедрой фармакологии и доказательной медицины ГМУ. г Семей, член «Ассоциации врачей терапевтического профиля». |
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
1) Сенгирбаев Даурен Исакович – кандидат медицинских наук, профессор модуля урологии «Казахский национальный медицинский университет им С.Д. Асфендиярова».
Указание условий пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Language
О создании единой клинико-статистической классификации онкоурологических заболеваний на примере новообразований почки
Международная статистическая классификация болезней и проблем, связанных со здоровьем (МКБ), является нормативным документом, обеспечивающим единство и сопоставимость материалов о здоровье населения, об эпидемиологической ситуации и деятельности учреждений здравоохранения как в пределах страны, так и между странами. Статистическая классификация болезней стала одним из обязательных разделов клинических руководств и должна способствовать унификации деятельности научных школ, защищающих различные направления в формировании клинических классификаций болезней. Это необходимо для дальнейшего укрепления связей между статистикой здоровья населения, статистикой здравоохранения и клинической практикой, на что особенно были направлены усилия специалистов при подготовке десятого пересмотра Международной классификации болезней (МКБ-10), переход на которую осуществился с 01.01.1999 г. в соответствии с Приказом Минздрава России № 3 от 12.01.98 [1].
Однако до сих пор остается не решенной проблема сопоставления клинических диагнозов в медицинских документациях и диагнозов, приведенных в международной классификации болезней. В последнем пересмотре МКБ-10 сохранилась тенденция к значительной модернизации статистических диагнозов, но основную проблему решить так и не удалось. В результате часть диагнозов может оказаться в пределах неуточненных состояний или состояний недостаточно дифференцированных, а не в рубриках или подрубриках соответствующих разделов классификации [1].
В клинической практике для кодировки онкоурологических заболеваний используется МКБ-10 и МКБ-О. В МКБ-10 онкоурологические болезни находится в шести блоках класса II «Новообразования», в которых описываются отдельно злокачественные новообразования мужских половых органов, злокачественные новообразования мочевых путей, злокачественные новообразования неточно обозначенных, вторичных и неуточненных локализаций, новообразования in situ, доброкачественные новообразования, новообразования неопределенного и неизвестного характера (таблица 1).
Таблица 1. Кодированная классификация онкоурологических заболеваний МКБ-10
| Новообразования почечной паренхимы | Коды |
| Злокачественное новообразование почки, кроме почечной лоханки | c64 |
| Вторичное злокачественное новообразование почки и почечных лоханок | c79.0 |
| Доброкачественные новообразования почки | d30.0 |
| Новообразования почки неопределенного и неизвестного характера | d41.0 |
| Новообразования почечной лоханки | |
| Злокачественное новообразование почечных лоханок | c65 |
| Вторичное злокачественное новообразование почки и почечных лоханок | c79.0 |
| Доброкачественные новообразования почечных лоханок | d30.1 |
| Новообразования почечных лоханок неопределенного и неизвестного характера | d41.1 |
| Карцинома in situ других и неуточненных мочевых органов | d09.1 |
| Новообразования мочеточника | c66 |
| Злокачественное новообразование мочеточника | |
| Вторичное злокачественное новообразование мочевого пузыря, других и неуточненных мочевых органов | С79.1 |
| Доброкачественные новообразования мочеточника | d30.2 |
| Новообразования мочеточника неопределенного и неизвестного характера | d41.2 |
| Карцинома in situ других и неуточненных мочевых органов | d09.1 |
| Новообразования мочевого пузыря | |
| Злокачественное новообразование пузыря | C67 |
| злокачественное новообразование треугольника мочевого пузыря | С67.0 |
| злокачественное новообразование купола мочевого пузыря | С67.1 |
| злокачественное новообразование боковой стенки мочевого пузыря | С67.2 |
| злокачественное новообразование передней стенки мочевого пузыря | С67.3 |
| злокачественное новообразование задней стенки мочевого пузыря | С67.4 |
| злокачественное новообразование шейки мочевого пузыря | С67.5 |
| злокачественное новообразование мочеточникового отверстия | С67.6 |
| злокачественное новообразование первичного мочевого протока (урахуса) | С67.7 |
| поражение мочевого пузыря, выходящее за пределы одной и более вышеуказанных локализаций | С67.8 |
| злокачественное новообразование мочевого пузыря неуточненной части | C67.9 |
| Вторичное злокачественное новообразование мочевого пузыря, других и неуточненных мочевых органов | С79.1 |
| Доброкачественные новообразования мочевого пузыря | d30.3 |
| Новообразования мочевого пузыря неопределенного и неизвестного характера | d41.4 |
| Карцинома in situ мочевого пузыря | d09.0 |
| Новообразования мочеиспускательного канала | |
| Злокачественное новообразование уретры | c68.0 |
| Вторичное злокачественное новообразование мочевого пузыря, других и неуточненных мочевых органов | С79.1 |
| Доброкачественные новообразования мочеиспускательного канала | d30.4 |
| Новообразования уретры неопределенного и неизвестного характера | d41.3 |
| Карцинома in situ других и неуточненных мочевых органов | d09.1 |
| Новообразования полового члена | |
| Злокачественное новообразование полового члена | c60 |
| злокачественное новообразование крайней плоти | C60.0 |
| злокачественное новообразование головки полового члена | C60.1 |
| злокачественное новообразование тела полового члена | C60.2 |
| поражение полового члена, выходящее за пределы одной и более вышеуказанных локализаций | C60.8 |
| злокачественное новообразование тела полового члена неуточненной локализации | C60.9 |
| Вторичное злокачественное новообразование других уточненных локализаций | С79.8 |
| Доброкачественное новообразование полового члена | d29.0 |
| Новообразования неопределенного и неизвестного характера других мужских половых органов | d40.7 |
| Карцинома in situ полового члена | d07.4 |
| Новообразования предстательной железы | |
| Злокачественное новообразование предстательной железы | c61 |
| Вторичное злокачественное новообразование других уточненных локализаций | С79.8 |
| Доброкачественное новообразование предстательной железы | d29.1 |
| Новообразования предстательной железы неопределенного и неизвестного характера | d40.0 |
| Карцинома in situ предстательной железы | d07.5 |
| Новообразования яичка | |
| Злокачественное новообразование яичка | c62 |
| злокачественное новообразование неопустившегося яичка | C62.0 |
| злокачественное новообразование опущенного яичка | C62.1 |
| злокачественное новообразование яичка неуточненного | C62.9 |
| Вторичное злокачественное новообразование других уточненных локализаций | С79.8 |
| Доброкачественное новообразование яичка | d29.2 |
| Новообразования яичка неопределенного и неизвестного характера | d40.0 |
| Карцинома in situ других и неуточненных мужских половых органов | d07.6 |
| Новообразования придатка яичка | |
| Злокачественное новообразование придатка яичка | c63.0 |
| Вторичное злокачественное новообразование других уточненных локализаций | С79.8 |
| Доброкачественное новообразование придатка яичка | d29.3 |
| Новообразования неопределенного и неизвестного характера других мужских половых органов | d40.7 |
| Новообразования семенного канатика | |
| Злокачественное новообразование семенного канатика | c63.1 |
| Вторичное злокачественное новообразование других уточненных локализаций | С79.8 |
| Доброкачественное новообразование других мужских половых органов | d29.7 |
| Новообразования неопределенного и неизвестного характера других мужских половых органов | d40.7 |
Таблица 2. Кодированная классификация, отражающая локализацию новообразований почечной паренхимы
| Новообразования почечной паренхимы | Коды |
| Злокачественное новообразование почки, кроме почечной лоханки | C64 |
| Злокачественные новообразования правой почки | C64.0 |
| Злокачественное новообразование верхнего сегмента правой почки | C64.0.0 |
| Злокачественное новообразование среднего сегмента правой почки | C64.0.1 |
| Злокачественное новообразование нижнего сегмента правой почки | C64.0.2 |
| Поражение правой почки, выходящее за пределы одного и более сегментов | C64.0.8 |
| Злокачественные новообразования левой почки | C64.1 |
| Злокачественное новообразование верхнего сегмента левой почки | C64.1.0 |
| Злокачественное новообразование среднего сегмента левой почки | C64.1.1 |
| Злокачественное новообразование нижнего сегмента левой почки | C64.1.2 |
| Поражение левой почки, выходящее за пределы одного и более сегментов | C64.1.8 |
| Доброкачественные новообразования почки | D30.0 |
| Доброкачественные новообразования правой почки | D30.0.0 |
| Доброкачественное новообразование верхнего сегмента правой почки | D30.0.0.0 |
| Доброкачественное новообразование среднего сегмента правой почки | D30.0.0.1 |
| Доброкачественное новообразование нижнего сегмента правой почки | D30.0.0.2 |
| Поражение правой почки, выходящее за пределы одного и более сегментов | D30.0.0.8 |
| Доброкачественные новообразования левой почки | D30.0.1 |
| Доброкачественное новообразование верхнего сегмента левой почки | D30.0.1.0 |
| Доброкачественное новообразование среднего сегмента левой почки | D30.0.1.1 |
| Доброкачественное новообразование нижнего сегмента левой почки | D30.0.1.2 |
| Поражение левой почки, выходящее за пределы одного и более сегментов | D30.0.1.8 |
По сравнению с МКБ-9, кодированная структура онкоурологических заболеваний МКБ-10 практически не изменилась, поэтому все недостатки МКБ-9 присутствуют и в МКБ-10. Однако в отличие от МКБ-9 в МКБ-10 появляется возможность провести кодировку морфологического диагноза, соединив гистологические коды МКБ-О с топографическими кодами МКБ-10. Так, к примеру, переходноклеточный рак боковой стенки мочевого пузыря II степени дифференцировки, согласно правилам МКБ-10, можно закодировать как С67.2, М8120,3/2, где С67.2 указывает на рак боковой стенки мочевого пузыря, М указывает на начало морфологического диагноза, 8120 это код переходноклеточной опухоли, 3 отражает наличие злокачественного новообразования, 2 указывает на степень дифференцировки рака мочевого пузыря. В этом примере важно обратить внимание на дублирование кодировок о злокачественном характере опухоли двумя классификациями, что значительно усложняет обработку и анализ статистической информации по онкологии.
Изолированное применение МКБ-О в клинической практике имеет распространение лишь в специализированных онкологических учреждениях. В МКБ-О имеется только один топографический код для опухоли конкретной локализации, базирующийся на разделе МКБ-10 для злокачественных новообразований. Для кодирования гистологических характеристик опухоли предусмотрен отдельный морфологический код, включающий гистологический тип, степень злокачественности и дифференцировки новообразования. Например, диагноз «Рак верхнего сегмента правой почки T3bNxM0» (светлоклеточная карцинома, степень дифференцировки II) будет закодирован как С64.9, М8310,3/2, где С64.9 указывает на топографию процесса (почка), М указывает на начало морфологического диагноза, 8310 код светлоклеточной карциномы, 3 отражает злокачественность новообразования, 2 указывает на степень дифференцировки рака почки.
Резюмируя все вышеизложенное, целесообразно выделить основные отличия МКБ-10 от МКБ-О. МКБ-10 включает, главным образом, кодированную топографическую классификацию опухолей, тогда как МКБ-О это, прежде всего, морфологическая классификация и отражает гистологические варианты строения новообразований. Однако важно отметить, что ни одна из этих кодированных классификаций не отвечает в полной мере современным требованиям лечебно-диагностического процесса. Основными недостатками этих классификаций являются:
Исходя из вышесказанного, нами были разработаны принципы создания единой кодированной клинико-статистической классификации урологических заболеваний [2, 3]. Раздел этой классификации, посвященный онкоурологическим заболеваниям, по нашему мнению, устраняет большинство имеющихся недостатков и противоречий предыдущих классификаций и позволят повысить достоверность статистической информации по онкоурологии, особенно при использовании в компьютерных информационных системах. Кодирование клинического диагноза в электронной истории болезни S позволяет формировать статистические отчеты учреждений и осуществлять обобщение статистической информации на различных уровнях: населенный пункт, регион, РФ. Фактически, широкое применение предлагаемой системы позволит с минимальными затратами, «автоматически» сформировать соответствующие канцер-регистры для нужд организации, планирования и экономического обеспечения онкоурологическиой помощи.
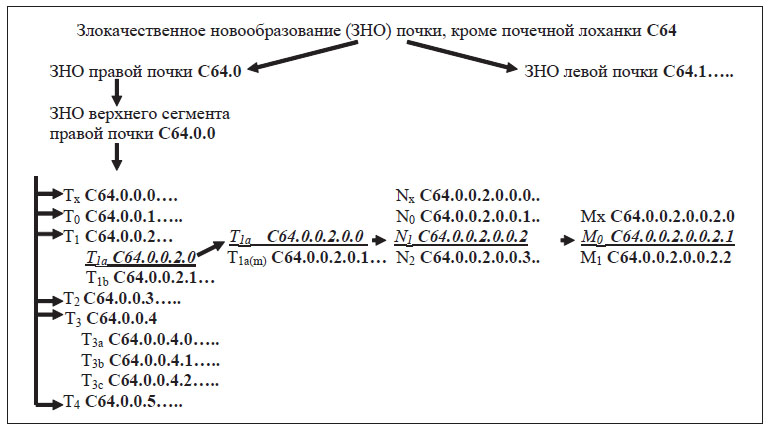
Рисунок 1. Формирование диагноза «Рак верхнего сегмента правой почки T1aN,M0» (клинический код C64.0.0.2.0.0.2.1)
МАТЕРИАЛЫ И МЕТОДЫ
Система кодирования дополнительной информации онкоурологических заболеваний в подобной классификации представлена в виде дерева, где каждый подузел уточняет смысловую нагрузку предыдущего узла. При формировании подузла, к основному коду через точку добавляется цифра от нуля до девяти. Данная классификация никак не влияет на базовую структуру МКБ-10, а ее электронная версия предусматривает отдельное выставление как статистического кода, взятого из МКБ-10, так и клинического кода. Разберем структуру предлагаемой классификации на примере новообразований почек.
Первоначально все новообразования почки представляется целесообразным поделить на правосторонние и левосторонние. Далее опухоли каждой почки необходимо разделить на опухоль верхнего, среднего и нижнего сегментов. Важно в виде отдельной нозологической единицы выделить поражение почки, выходящее за пределы одного и более сегментов почки (таблица 2).
Подрубрики, включающие злокачественные опухоли почки, предлагаем дополнить современной TNM-классификацией 2002 года. Структура подобной классификации на примере злокачественного новообразования верхнего сегмента правой почки представлена на рисунке 1.
При наличии множественных злокачественных новообразований почек, согласно правилам TNM классификации, необходимо регистрировать только образования с максимальной категорией «Т». В подобных клинических случаях кодировка диагнозов должна производиться в несколько этапов. На первом этапе необходимо определить топографическую локализацию опухолевого образования с максимальной категорией «Т». На втором этапе в рамках выбранного сегмента почки нужно выделить категорию «Tm», указывающую на множественность опухолевого процесса. Третий этап включает кодировку соответствующей категории «N» и «M» (рисунок 2).
При двустороннем опухолевом процессе кодировка сводится к постановке двух кодов, характеризующих отдельно процессы в правой и левой почке.
Кодирование морфологической части онкоурологических диагнозов. Как уже отмечалось выше, в настоящее время, для кодировки морфологической части онкологических диагнозов используются гистологические коды МКБ-О. Основным недостатком сочетанного использования МКБ-10 и МКБ-О является дублирование информации о характере новообразования (злокачественная, доброкачественная и др.) этими двумя классификациями. Для устранения данного несоответствия считаем необходимым изменить правила постановки морфологического кода. Последний должен отражать только вид опухоли и степень ее злокачественности. Так, к примеру, зернистоклеточный рак среднего сегмента правой почки T1aN0M0, II степени дифференцировки, согласно правилам МКБ-10, кодируется как С64, М8320,3/2, где С64 указывает на рак почки, М указывает на начало морфологического диагноза, 8320 это код зернистоклеточной карциномы, 3 отражает наличие злокачественного новообразования, 2 указывает на степень дифференцировки рака почки. В данном примере цифра «3» морфологического кода дублирует информацию о злокачественности опухоли, которая уже содержится в топографическом коде С64. Согласно предлагаемой классификации, вышеописанный клинический случай должен быть закодирован как С64.0.1.2.0.0.0.1, М8320,2 (не выставляется цифра «3»).
РЕЗУЛЬТАТЫ
Разберем вышеописанную классификацию злокачественных новообразований почек в сравнении с МКБ-10 на нескольких конкретных примерах.
Клинический случай № 1. В ходе обследования у пациента выявлено опухолевое образование среднего сегмента правой почки до 3 см, в пределах капсулы почки. Очагов регионального и отдаленного метастазирования нет.
Лечение: резекция правой почки.
Окончательный диагноз: «Рак среднего сегмента правой почки T1aN0M0 (светлоклеточный рак, II степени дифференцировки)».
В МКБ-10 этот диагноз кодируется как C64.
В соответствии с предлагаемой классификацией в истории болезни этот диагноз следует закодировать как С64.0.1.2.0.0.0.1, М8310,2.
Клинический случай № 2. У пациента обнаружены изолированные опухолевые образования верхнего (8 см), среднего (5 см) и нижнего (5 см) сегментов правой почки, в пределах ее капсулы. Очагов регионального и отдаленного метастазирования нет.
Лечение: радикальная нефрэктомия справа, адреналэктомия справа.
Окончательный диагноз: «Множественный рак верхнего, среднего и нижнего сегментов правой почки T3a(m)N0M0 (светлоклеточный рак, I степени дифференцировки)».
В МКБ-10 этот диагноз кодируется одним статистическим кодом C64.
В соответствии с предлагаемой классификацией в истории болезни этот диагноз следует закодировать как С64.0.0.4.0.1.1.1, М8310,1.
Клинический случай № 3. У пациента опухолевое образование среднего сегмента правой почки до 3 см, в пределах капсулы почки, а также опухолевое образование среднего сегмента левой почки до 9 см, также в пределах капсулы почки. Очагов регионального и отдаленного метастазирования нет.
Лечение: I этап резекция правой почки; II этап радикальная нефрэктомия слева.
Окончательный диагноз: «Рак среднего сегмента правой почки T1aN0M0 (зернистоклеточный рак, II степени дифференцировки). Рак среднего сегмента левой почки T2N0M0 (зернистоклеточный рак, II степени дифференцировки)».
В МКБ-10 все этот клинический случай кодируется одним кодом C64.
В соответствии с предлагаемой классификацией этот диагноз имеет два отдельных клинических кода: С64.0.1.0.0.1.1, М8320,2 и С64.1.1.3.0.1.1, М8320,2. Во избежание дублирования информации, в электронной истории болезни возможность подобной ошибки устраняется ссылкой на единый номер истории болезни (паспортные данные и т.п.).
Клинический случай № 4. В ходе обследования у пациента выявлено опухолевое образование верхнего и среднего сегментов правой почки до 10 см, выходящее за пределы капсулы почки на правый надпочечник и паранефральную клетчатку, в пределах фасции Герота. Очагов регионального и отдаленного метастазирования нет.
Лечение: радикальная нефрэктомия справа, адреналэктомия справа.
Окончательный диагноз: «Рак верхнего и среднего сегментов правой почки T3bN0M0 (светлоклеточный рак, III степени дифференцировки)».
В МКБ-10 этот диагноз кодируется как C64.
В соответствии с предлагаемой классификацией в истории болезни этот диагноз следует закодировать как С64.0.4.4.1.0.3.1, М8310,3.
Важно обратить внимание на то, что во всех представленных клинических случаях опухоли находятся на разных стадиях патологического процесса и не всегда имеют одинаковое гистологическое строение. Это, в свою очередь, является определяющим фактором выбора тактики лечения и определения прогноза заболевания. Показательно, что в МКБ-10 все эти примеры кодируются одним общим статистическим кодом С64, который дает информацию только об органной принадлежности злокачественного новообразования в почке.
Предлагаемая классификация позволяет обеспечить подробную клинико-статистическую кодировку всех вариантов злокачественных новообразований почек. Все это необходимо прежде всего для стандартизации лечебно-диагностических подходов в онкоурологии: каждому клиническому коду должен соответствовать определенный перечень диагностических и лечебных мероприятий.
ОБСУЖДЕНИЕ
Современное развитие здравоохранения, в том числе онкоурологии, требует значительного улучшения достоверности и полноты собираемой статистической информации о заболеваниях, с целью ее дальнейшего анализа в интересах планирования, организации и экономического обеспечения медицинской (в том числе высокотехнологичной) помощи. Такая работа невозможна вне современных информационных компьютерных технологий, для использования в которых и предназначена предлагаемая единая кодированная классификация [2]. Она базируется на интеграции широко применяемых на практике статистических (МКБ-10, МКБ-О), клинических (TNM) и морфологических классификаций, не нарушая возможности сбора информации по каждой из них в отдельности (вовлекая в анализ элементы сложного цифрового кода).
Для того чтобы классификация была доступной для понимания всеми врачами, участвующими в лечебно-диагностическом процессе, учет только органной принадлежности и гистологической структуры злокачественных опухолей является недостаточным. В современной классификации должна обязательно быть использована объективная и информативная база клиникоморфологических данных об анатомическом распространении опухоли. Кроме того, необходима инфор□ мация о состоянии регионарных лимфатических узлов, наличии или отсутствии отдаленных метастазов. Все это влияет на лечебную тактику и прогноз заболевания. Вышеуказанным требованиям отвечает классификация злокачественных опухолей по TNM, в появлении которой большая роль принадлежит Международному противораковому союзу. Поэтому интеграция системы TNM в единую кодированную классификацию является важным шагом стандартизации диагностики и лечения онкоурологических заболеваний.
Использование единой клиникостатистической классификации будет способствовать процессу стандартизации медицинской помощи, в том числе в интересах страховой медицины.
В нашем случае разделение новообразований почек на правосторонние и левосторонние дает возможность, в отличие от МКБ-10, обеспечить кодировку двустороннего опухолевого процесса за счет двойного кодирования, которое учитывает отдельно состояние как правой, так и левой почек. Посегментарное разделение локализации новообразований почек, равно как и размеры опухолей, несомненно, влияют на определение объема оперативного пособия. Так, при локализации опухоли в верхнем сегменте почки, а также при субтотальном поражении почки научно обоснованым является выполнение ипсилатеральной адреналэктомии [4].
Кроме того, учет топографических особенностей расположения опухоли в пределах почки определяет и выбор оптимального хирургического доступа, который дал бы возможность оператору быстро выйти на сосудистую ножку почки и удалить ее единым блоком вместе с паранефральной клетчаткой. Использование одностороннего или двустороннего подреберных трансперитонеальных разрезов (доступ по Шеврону) обеспечивает лучшую экспозицию верхних отделов брюшной полости. Поэтому этот доступ особенно удобен при больших опухолях верхних сегментов почек. Торакоабдоминальный доступ дает прекрасный обзор верхнего сегмента почки, надпочечника и печеночного отдела нижней половой вены, поэтому многие урологи используют его для выполнения тромбэктомии [5].
Понятие «единая классификация» отражает также необходимость ее широкого внедрения на всех уровнях оказания медицинской помощи (от первичного звена до органа управления здравоохранением), что, помимо клинического прменения, позволит обеспечить получение статистических данных в едином формате с максимально достоверностью.
И наконец, предвосхищая замечания о сложности использования предлагаемой классификации в реальной клинической практике, считаем необходимым подчеркнуть, что эта система разрабатывается преимущественно для использования в компьютерных медицинских документах, базах данных и информационных аналитических системах. При этом предполагается, что первичный пользователь будет выбирать диагноз из электроннного словаря в привычной описательной форме, тогда как цифровые коды диагноза могут быть вообще от него скрыты. Диагноз будет выставляться на уровне лечебных учреждений, а обобщение и анализ информации как в самом медицинском учреждении, так и на уровне вышестоящих органов управления здравоохранением. Фактически, из этого первичного клиникостатистического материала будут при минимальных затратах формироваться персонифицированные канцеррегистры не только по отдельным нозологиям, но и по более детальным критериям: стадия, наличие метастазов, гистологическая форма и.т.п.
ЗАКЛЮЧЕНИЕ
Внедрение и широкое применение единой клинико-статистической классификации онкоурологических заболеваний позволит:


















































