пародонтальный абсцесс мкб код
Пародонтальный абсцесс мкб код
ПРОТОКОЛЫ ЛЕЧЕНИЯ
(КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ)
ПРИ ДИАГНОЗЕ ПАРОДОНТИТ
Утверждены Решением Совета Ассоциации общественных объединений «Стоматологическая Ассоциация России» 23 апреля 2013 года с изменениями и дополнениями на основании Постановления № 18 Совета Ассоциации общественных объединений «Стоматологическая Ассоциация России» от 30 сентября 2014 года
Клинические рекомендации (протоколы лечения)«Гингивит» разработаны Московским Государственным медико-стоматологическим университетом им. А.И.ЕвдокимоваМинздрава РФ(Янушевич О.О., Кузьмина Э.М., Максимовский Ю.М., Малый А.Ю., Дмитриева Л.А., Ревазова З.Э, Почтаренко В.А., Эктова А.И.)и Центральным научно-исследовательским институтом стоматологии и челюстно-лицевой хирургии Минздрава РФ(Вагнер В.Д., Грудянов А.И., Смирнова Л.Е.).
I. ОБЛАСТЬ ПРИМЕНЕНИЯ
Клинические рекомендации (протоколы лечения) «Пародонтит» предназначены для применения в системе здравоохранения Российской Федерации.
II. НОРМАТИВНЫЕ ССЫЛКИ
В настоящих Клинических рекомендациях использованы ссылки на следующие документы:
Постановление Правительства Российской Федерации от 05.11.97 № 1387 «О мерах по стабилизации и развитию здравоохранения и медицинской науки в Российской Федерации»(Собрание законодательства Российской Федерации,1997, № 46, ст. 5312).
Приказ Минздравсоцразвития России №1664н от 27 декабря 2011г. Об утверждении номенклатуры медицинских услуг.
Федеральный закон от 21 ноября 2011г. №323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации» (Собрание законодательства Российской Федерации, 2011, № 48, ст. 6724).
III.ОБОЗНАЧЕНИЯ И СОКРАЩЕНИЯ
В настоящих Клинических рекомендациях использованы следующие обозначения и сокращения:
МКБ-10 – Международная статистическая классификация болезней и проблем,связанных со здоровьем Всемирной организации здравоохранения десятого пересмотра.
МКБ-С – Международная классификация стоматологических болезней на основе МКБ-10.
IV. ОБЩИЕ ПОЛОЖЕНИЯ
Клинические рекомендации (протоколы лечения) «Пародонтит» разработаны для решения следующих задач:
— установление единых требований к порядку диагностики и лечения больных с пародонтитом;
— унификация разработки базовых программ обязательного медицинского страхования и оптимизация медицинской помощи больным с пародонтитом;
— обеспечение оптимальных объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинском учреждении.
Область распространения настоящих Клинических рекомендаций — стоматологические медицинские организации.
В настоящих Клинических рекомендациях используется шкала убедительности доказательств данных:
A) Доказательства убедительны: есть веские доказательства предлагаемому утверждению.
B) Относительная убедительность доказательств: есть достаточно доказательств в пользу того, чтобы рекомендовать данное предложение.
C) Достаточных доказательств нет: имеющихся доказательств недостаточно для вынесения рекомендации, но рекомендации могут быть даны с учетом иных обстоятельств.
D) Достаточно отрицательных доказательств: имеется достаточно доказательств, чтобы рекомендовать отказаться от применения в определенных условиях данного лекарственного средства, материала, метода, технологии.
E) Веские отрицательные доказательства: имеются достаточно убедительные доказательства того, чтобы исключить лекарственное средство, метод, методику из рекомендаций.
V. ВЕДЕНИЕ КЛИНИЧЕСКИХ РЕКОМЕНДАЦИЙ (ПРОТОКОЛОВ ЛЕЧЕНИЯ)
Ведение Клинических рекомендаций (протоколов лечения)«Пародонтит» осуществляется Московским государственным медико-стоматологическим университетом им. А.И. Евдокимова Министерства здравоохранения Российской Федерации (ГБОУ ВПО МГМСУ им. А.И.Евдокимова Минздрава России). Система ведения предусматривает взаимодействие Московского государственного медико-стоматологического университета им. А.И. Евдокимова со всеми заинтересованными организациями.
V1. ОБЩИЕ ВОПРОСЫ
В общей структуре оказания медицинской помощи больным в лечебно-профилактических учреждениях стоматологического профиля пародонтит встречается в любойвозрастной группе пациентови составляет 30% от общего числа обращений.Болезни пародонта (пародонтопатии), наряду с кариесом, являются основными массовыми поражениями зубочелюстной системы. Они характеризуются: скрытым началом, хроническим течением с частыми обострениями, трудно поддаются в начальных стадиях диагностике, а при развитии процесса — лечению. Поэтому пародонтитпри несвоевременном и/или неправильном лечении и прогрессировании процесса может стать причинойпотери зубов, развития гнойно-воспалительных заболеваний челюстно-лицевой области. Полость рта пациентов с данным заболеваниемпредставляет собойочаг интоксикации и инфекционной сенсибилизации организма. В результате заболевания значительно снижаются функциональные возможности всей зубочелюстной системы, что оказывает существенное влияние на жизнедеятельность организма человека, его психоэмоциональное состояние, снижают качество жизни.
деструкцией тканей пародонта и атрофией костной ткани альвеол. Копейкин В.Н. (1988) предложил развернутое определение понятия – «пародонтиты это собирательное название отдельных нозологических форм заболеваний зубочелюстной системы, характеризующихся развитием хронического или острого воспалительного процесса и деструкцией тканей пародонта, а также атрофией костной ткани альвеолярного отростка (альвеолярного отростка) челюсти».
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Данная патология рассматривается как одна из основных причин потери зубов у взрослого населения.Кроме того, пародонтит может являться как следствием, так и причиной развития некоторых общесоматических заболеваний.
Пародонтит развивается в результате воздействия одного или нескольких этиологических факторов, которыемогут носить как местный (перегрузка пародонта, повреждающее действие микробных скоплений биопленки десневой борозды, ятрогенные причины) таки общий (авитаминозы, атеросклеротические изменение сосудов, эндокринная патология, снижение резистентности организма) характер. Важно понимать, что зубной налет
и отложения не всегда обусловливают развитие кариеса, но всегда обусловливают развитие гингивита. Гингивит не всегда приводит к пародонтиту, но пародонтиту всегда предшествует гингивит.
Под влиянием повреждающего фактора возникают патологические изменения, которые обуславливают нарушение внутритканевого метаболизма
тканей пародонта, что ведет к частичной гибели эпителия и разрушению коллагеновых волокон связочного аппарата зубов, деструкции костной ткани, сначала в кортикальной пластинке, а затем и губчатого вещества. Прогрессирование резорбции кости, утрата прикрепления десны к кости ии расширения пародонтального кармана протекают не непрерывно, но фазами – активными и неактивными. Развивающиеся в пародонте патологические процессы приводят к увеличению подвижности зуба, в результате чего происходит увеличение влияния механического фактора на сосудистую систему, который способствует прогрессированию воспаления и нарастанию клинических проявлений.
При пародонтитах обусловленных общесоматическими заболеваниями, местные факторы усугубляют воспалительный процесс.
Острый пародонтит, как самостоятельная нозологическая форма, встречается крайне редко, он развивается вследствие острого механического или химического повреждения зубодесневого соединения. К острому пародонтиту относятся пародонтальный абсцессдесневого происхождения без свища и пародонтальный абсцесс десневого происхождения со свищом. Как правило, развиваются в результатемеханической травмы. Характеризуется ограниченным воспалением и кровоточивостью десны; наличием пародонтального кармана и выделением из него экссудата; наличием свищевого хода (при пародонтальном абсцессе десневого происхождения со свищом).
Хронический пародонтит всегда развивается на фоне неудовлетворительной гигиены рта. Как правило, ему предшествует гингивит. Характеризуется наличием мягких и твердых назубных отложений (над- и поддесневых); гиперемией, отеком икровоточивостью десны; наличием пародонтальных карманов и выделением из них экссудата; патологической подвижностью зубов различной степени; возможна рецессия или гипертрофия десневого края, деформация зубных рядов, появление трем, диастем и преждевременных контактов зубов (супраконтактов).
Рентгенологическая картина зависит от степени тяжести пародонтита. Начало процесса характеризуется деструкцией кортикальной пластинки вершин межальвеолярных перегородок. В дальнейшем отмечается усеченность вершин, наряду с горизонтальной появляется и вертикальная резорбция, нередко с образованием костных карманов. Контуры костной ткани альвеолярных отростков имеют характерный фестончатый вид, «изъеденный вид».
У больных с локализованной формой пародонтита данные симптомы выявляются лишь у группы зубов, при генерализованной форме – у всех зубов.
Степень тяжести пародонтита определяется в основном тремя ведущими симптомами — глубиной пародонтального кармана, степенью резорбции костной ткани и, как следствие, патологической подвижностью зубов. Эти признаки принимаются за основу при постановке диагноза и составлении планалечения. Подвижность зубовявляется важным метрическим критерием оценки состояния тканей пародонта. При планировании лечения исследование подвижности зубов является обязательным диагностическим мероприятием. Наиболее распространенной, при оценке подвижности зубов, является классификация Энтина, так же используется классификация Миллера в модификации Флезара. См. Приложение 3.
На основании клинических и дополнительных методов обследования заполняют одонтопародонтограмму по В.Ю. Курляндскому. См. Приложение 16.
КЛАССИФИКАЦИЯ ПАРОДОНТИТА по МКБ-10.
К05.2Острый пародонтит
К05.20Периодонтальный абсцесс [пародонтальный абсцесс] десневого происхождения без свища. Периодонтальный абсцесс десневого происхождения, не связанный со свищом.
Исключены: острый апикальный периодонтит пульпарного происхождения (К04.4); острый периапикальный абсцесс пульпарного происхождения (К04.6; К04.7).
К05.21Периодонтальный абсцесс [пародонтальный абсцесс] десневого происхождения со свищом.
Исключены: острый апикальный периодонтит пульпарного происхождения (К04.4); острый периапикальный абсцесс пульпарного происхождения (К04.6; К04.7).
К05.28Другой уточненный острый пародонтит
К05.29Острый пародонтит неуточненный
К05.3Хронический пародонтит
Пародонтальный абсцесс
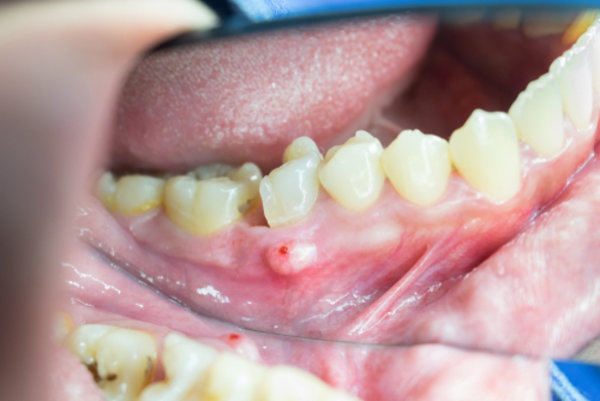
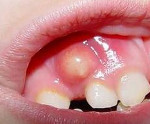
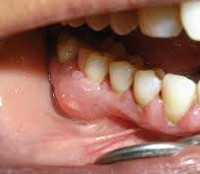
Пародонтальный абсцесс – это острое гнойное воспаление десен. Сложная патология, при которой внутри пародонта формируется гнойный мешок, который по своим размерам может достигать габаритов грецкого ореха. При разрыве пузыря, наполненного гнойным содержимым, может произойти заражение крови и распространение инфекции по организму. Именно поэтому важно вовремя обратиться за помощью к специалисту, который диагностирует заболевание, назначит адекватное лечение и профилактику рецидивов.
Основные причины абсцесса десны
Главная причина – наличие инфекции, которая поражает мягкие ткани десны и пародонтальный карман (зона между корнем зуба и непосредственно десной). Если не предпринимать никаких действий, инфекция распространяется по всему организму, поражая органы и системы.
Спровоцировать развитие инфекции могут такие патологии зубов и десен:
Также причинами могут быть:
При абсцессе на десне воспалительный процесс развивается в пародонтальном кармане на фоне активного размножения болезнетворных микроорганизмов. В очаге воспаления скапливается отмершая ткань в виде гноя, образуется серьезный нарыв, который сопровождается острой симптоматикой.
Симптомы абсцесса десны
В острый период наблюдаются все признаки интоксикации организма. При самопроизвольном разрыве гнойного мешка возле десневого края формируется свищ, через который происходит эвакуация гнойного экссудата. Гной вытекает в ротовую полость, боль становится меньше. Рана может зажить без медикаментозной помощи, но в этом случае высок риск инфицирования окружающих очаг тканей.
Основные формы пародонтальных абсцессов
Обратите внимание! Иногда периодонтальный абсцесс может пройти сам по себе, но это не значит, что пациент вылечился самостоятельно. Процесс может перейти в хроническую форму, отравляя организма продуктами распада мягких тканей.
В зависимости от локализации гнойного мешка, различают следующие виды абсцессов:
Осложнения при абсцессе десны
Диагностика и лечение пародонтального абсцесса
Для диагностики заболевания стоматологу достаточно произвести визуальный осмотр с пальпацией воспаленного участка. На основании полученных данных доктор принимает решение о дальнейшей терапии.
Это важно! Парадонтозный абсцесс не нужно греть! Воздействие температуры только усугубит процесс и состояние пациента. Главное правильное решение в таком случае – воспользоваться квалифицированной помощью стоматолога.
В основном, применяются следующие действия:
Профилактика абсцесса десны
Стоматологи «Зууб.рф» специализируются на лечении абсцесса десен, даже в самых запущенных ситуациях. Никогда не поздно обратиться к профессионалу, который удалит очаг воспаления, назначит адекватное лечение и профилактику. Доверяйте здоровье своих зубов профессионалам «Зууб.рф»!
Если у вас есть симптомы описанные в этой статье, обязательно запишитесь на приём в нашу клинику.
Не занимайтесь самолечением! Даже самая маленькая проблема, при не правильном лечении, может значительно осложнить вашу жизнь.
Обращаясь к нам, вы можете быть уверены что:
Пародонтальный абсцесс
Пародонтальный абсцесс – ограниченный очаг гнойного воспаления в тканях пародонта. Пациенты жалуются на интенсивный болевой синдром, появление припухлости в области определенных зубов. При пародонтальном абсцессе наблюдается патологическая подвижность зубов. Ухудшается общее состояние, повышается температура. Постановка диагноза основывается на данных анамнеза заболевания, результатах клинического, рентгенологического и лабораторного методов исследования. Лечение пародонтального абсцесса направлено на дренирование и санацию гнойного очага, стабилизацию высоты кости, предотвращение развития осложнений, достижение стойкой ремиссии.
Общие сведения
Пародонтальный абсцесс – осложнение, возникающее при обострении воспалительно-деструктивного процесса в тканях пародонта, характеризуется ограниченным скоплением гнойного экссудата. Образованию пародонтальных абсцессов способствуют глубокие патологические карманы, твердые поддесневые отложения. В превалирующем большинстве случаев возникают острые пародонтальные абсцессы. Холодные (хронические) пародонтальные абсцессы образуются крайне редко. Частые рецидивы обострений хронического пародонтита наблюдаются у 30% пародонтологических пациентов. Страдают в равной степени, как мужчины, так и женщины. Пик заболеваемости приходится на осенне-весенний период.
Причины
Полость рта является одной из наиболее сложных по составу микроорганизмов экосистемой организма человека. Бактериальный профиль микрофлоры определяется рядом экзогенных и эндогенных факторов. Частые инфекционные заболевания, болезни эндокринной системы, иммунодефицитные состояния снижают резистентность, что создает благоприятные условия для проявления условно-патогенными бактериями своих вирулентных свойств.
К местным факторам, способствующим развитию пародонтального абсцесса, относят сохранившуюся циркулярную связку зуба, глубоко расположенные зубные отложения, недостаточный отток гнойного экссудата. Пародонтальный абсцесс образуется при обострении хронического пародонтита средней или тяжелой степени. Основная роль в развитии пародонтального абсцесса принадлежит активизации пародонтопатогенных микроорганизмов: Porphyromonas gingivalis, Treponema denticola, Prevotella intermedia, Bacteroides forsythus.
Вследствие повреждения зубо-эпителиального прикрепления нарушается микроциркуляция, снижается оксигенация тканей пародонта, что ведёт к кратковременному спазму с более продолжительной вазодилатацией. Локальная гипоксия становится причиной возникновения местного ацидоза, метаболических расстройств на молекулярном и клеточном уровне, что в итоге способствует накоплению продуктов перекисного окисления липидов и свободных радикалов. Наряду с дистрофическими изменениями и периваскулярным отеком при пародонтальном абсцессе наблюдается выраженная инфильтрация тканей пародонта полиморфноядерными лейкоцитами. Одновременно происходит остеокластическое рассасывание и деструкция альвеолярной кости и корня зуба с циклическим или беспорядочным течением процесса.
Классификация
По характеру течения пародонтальные абсцессы разделяют на 2 категории:
По локализации патологического очага в стоматологии различают пародонтальные абсцессы, сформировавшиеся в апикальной части корней зубов, посредине корня и в пришеечном участке.
Симптомы пародонтального абсцесса
При образовании пародонтального абсцесса пациенты жалуются на появление выраженной самопроизвольной боли. В полости рта выявляют болезненную припухлость в участке альвеолярной части десны. Слизистая отечная, гиперемированная. При осмотре диагностируют пародонтальные карманы, заполненные грануляциями. При пародонтальных абсцессах отмечается патологическая подвижность зубов 2-3 степени, что ведет к нарушению жевательной функции, развитию травматической окклюзии. Корни зубов оголены.
Пародонтальный абсцесс может быть выявлен в участке двух зубов. При тяжелой степени обострившегося хронического генерализованного пародонтита диагностируют множественные пародонтальные абсцессы. Открывание рта не нарушено. Регионарные лимфатические узлы увеличены, болезненны. При самопроизвольном вскрытии пародонтального абсцесса вблизи десневого края образуется свищ, через который происходит эвакуация гнойного экссудата. При появлении пародонтального абсцесса развиваются признаки интоксикации, повышается температура, ухудшается общее состояние. Пациенты жалуются на головную боль, недомогание.
Диагностика пародонтального абсцесса
Диагностика пародонтального абсцесса включает сбор анамнеза, клинический осмотр, дентальную рентгенографию, а также дополнительные лабораторные и инструментальные методики исследования. При осмотре стоматолог-терапевт или пародонтолог выявляет наличие болезненного выбухания десны в участке определенных зубов на фоне отечной, гиперемированной слизистой. Зубо-эпителиальное соединение при пародонтальном абсцессе нарушено, переходная складка сглажена. Зубы подвижны (2-3 степень). Горизонтальная перкуссия положительная. При пародонтальном абсцессе глубина пародонтальных карманов варьирует от 3 мм до 6 мм и выше, содержимое представлено грануляционной тканью, гнойным отделяемым. Также отмечается смещение зубов, что ведет к развитию травматической окклюзии.
Рентгенографически при пародонтальном абсцессе выявляют расширение периодонтальной щели, деструкцию кортикальной пластинки с неравномерной вертикальной резорбцией губчатого вещества межзубных перегородок, формированием внутриальвеолярных карманов и диффузным остеопорозом сохранившегося губчатого вещества. Индекс гигиены апроксимальных поверхностей зубов при формировании пародонтального абсцесса неудовлетворительный. Папиллярно-маргинально-альвеолярный индекс (PMA) превышает 50%, что свидетельствует о выраженном воспалительном процессе, в который вовлечены межзубные сосочки, маргинальный край и альвеолярная часть десны. Индекс кровоточивости десневой борозды (SBI) при развитии пародонтального абсцесса резко превышает норму.
В анализе крови у пациентов с пародонтальным абсцессом появляются изменения, характерны для неспецифического воспалительного процесса. Наблюдается повышение лейкоцитов, рост СОЭ, сдвиг лейкоцитарной формулы влево. С помощью молекулярно-генетического исследования (количественной ПЦР) удается выявить качественный и количественный состав анаэробной микрофлоры пародонтального кармана. Результаты анализа говорят о превалировании при пародонтальном абсцессе среди других пародонтопатогенов таких бактерий, как Porphyromonas gingivalis, Prevotella intermedia, Bacteroides forsythus, относительное содержание которых в общей бактериальной массе устойчиво увеличивается более чем в 100 раз.
С помощью цитологического исследования наряду с разнообразием микрофлоры выявляют большое количество разрушенных нейтрофильных гранулоцитов. Явления фагоцитоза при формировании пародонтального абсцесса не выражены. Исследование слюны методом хемилюминесценции подтверждает активизацию процессов перекисного окисления липидов, что свидетельствует об обострении воспаления. Пародонтальный абсцесс необходимо дифференцировать с острым периодонтитом или обострением хронического периодонтита, нагноением челюстной кисты, периоститом, остеомиелитом. Необходима консультация стоматолога-хирурга.
Лечение пародонтального абсцесса
Лечение пародонтального абсцесса начинают с устранения острого воспаления. Для создания адекватного оттока гнойного экссудата проводят промывание патологического очага антисептическими растворами под давлением. При отсутствии положительной динамики пародонтальный абсцесс вскрывают полулунным или точечным разрезом (линия разреза проходит в участке максимального выпячивания слизистой). После купирования острого периода проводят кюретаж пародонтальных карманов. Иссекают грануляции, патологически измененный цемент, эпителиальные тяжи, сглаживают поверхность корня. Формируют слизисто-надкостничный лоскут, производят его репозицию, накладывают швы. Хирургическое вмешательство при пародонтальном абсцессе осуществляется под постоянным орошением операционного поля веществами, обладающими противомикробной активностью. Пародонтологическую повязку применяют в течение 10 дней.
Пациентам, у которых выявлен пародонтальный абсцесс, проводят удаление зубных отложений, лечение кариеса и его осложнений. Показаны полоскания полости рта антисептиками из групп детергентов, окислителей, производных нитрофурана и имидазола. В комплексной терапии пародонтального абсцесса широко используют и антимикробные препараты, иммобилизированные на биополимерных матрицах, что способствует пролонгированию терапевтического эффекта. Общее этиотропное лечение пациентов с пародонтальным абсцессом включает антибиотикотерапию, назначение противовоспалительных, антипротозойных средств. Наиболее эффективными в отношении анаэробных бактерий при пародонтальном абсцессе являются линкозамиды, макролиды. Применение фторхинолонов в стадии обострения способствует ускорению сроков лечения пародонтального абсцесса и удлинению стойкой ремиссии. Высокой эффективностью обладает метод антибактериальной фотодинамической терапии с применением лазера.
При своевременном обращении и комплексном лечении патологический процесс удается купировать. Однако поскольку пародонтит сопровождается необратимой деструкцией костной ткани, риск повторного обострения, сопровождающегося формированием пародонтального абсцесса, достаточно высок.
Пародонтальный абсцесс
Пародонтальный абсцесс – это ограниченный очаг гнойного воспаления, локализованный в тканях, окружающих зуб.
Причины возникновения
Основной причиной пародонтального абсцесса является попадание инфекции в десневые карманы, в результате чего происходит развитие гнойного воспаления мягких тканей вокруг зуба.
Появлению пародонтального абсцесса способствуют следующие факторы:
Виды и симптомы пародонтального абсцесса
По течению различают два вида пародонтальных абсцессов:
Абсцесс десны начинается с появления припухлости, которая болезненна при надавливании. Опухоль постепенно увеличивается, жевательные движения вызывают сильную боль. Часто из щели между зубом и десной просачивается гной. Появляется патологическая подвижность зубов. Ухудшается общее самочувствие больного: снижение аппетита, расстройство сна, головные боли, повышение температуры.
Доврачебная помощь
Возможные осложнения
Такое состояние, как пародонтальный абсцесс – повод для немедленного обращения за медицинской помощью. Если затягивать лечение, воспалительный процесс перейдет на соседние ткани, что может закончиться развитием флегмоны или остеомиелита челюсти. Кроме того, в районе воспаления разрушается циркулярная связка, удерживающая зубные единицы, и зубы начинают расшатываться и выпадать.
Лечение
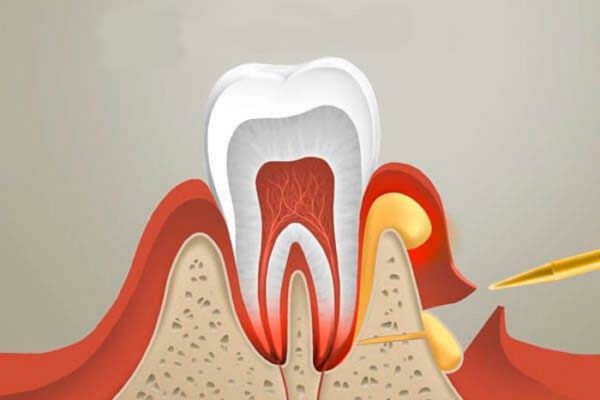
Хирургическое лечение заключается в вскрытии пародонтального абсцесса с обеспечением хорошего оттока гнойного экссудата.
Процедура выполняется под местной анестезией.
В очаге поражения делается разрез слизистой десны, полость очищается от гноя, промывается антисептиками, при необходимости ставится дренаж.
На весь послеоперационный период назначаются антибактериальные средства.
Пародонтальный абсцесс, лечение которого должно продолжаться и после острого периода, иногда оставляет после себя глубокие десневые карманы, которые требуют периодически промывания антисептиками в условиях стоматологического кабинета.
Профилактика
Стоимость лечения пародонтального абсцесса
Цены на лечение пародонтального абсцесса в филиалах клиники «Ренессанс Дент» зависят от объема патологии и тяжести течения заболевания и выбранной методики. Чем раньше пациент обратиться со своей проблемой, тем дешевле ему обойдется лечение. В любом случае пациент получит высокопрофессиональную помощь, что защитит его от опасных осложнений.
Более подробно с ценами и перечнем услуг по хирургической пародонтологии в «Ренессанс Дент» можно ознакомиться в прайс-листе на официальном сайте клиники или позвонив по телефону: 242–10–20, ежедневно с 9.00-21.00 часа.