пмк код по мкб 10 у взрослых
Болезнь митрального клапана неуточненная (I05.9)
Версия: Справочник заболеваний MedElement
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификации приобретенных пороков сердца
По степени выраженности:
— пороки без существенного влияния на гемодинамику внутри сердца;
— умеренной степени;
— резкой степени выраженности.
По состоянию общей гемодинамики:
— пороки компенсированные;
— субкомпенсированные;
— декомпенсированные.
По локализации поражения:
— моноклапанные – митральный, аортальный, трикуспидальный пороки;
— комбинированные (при поражении двух клапанов и более) – митрально-аортальный, аортально-митральный, митрально-трикуспидальный, аортально-трикуспидальный;
— трехклапанные – аортально-митрально-трикуспидальный и митрально-аортально-трикуспидальный.
По функциональной форме:
— простые пороки – недостаточность, стеноз;
— комбинированные пороки – наличие недостаточности и стеноза на нескольких клапанах;
— сочетанный порок – наличие недостаточности и стеноза на одном клапане.
Этиология и патогенез
Причиной порока является ревматическое поражение левого атриовентрикулярного (митрального) клапана.
При ревматизме в патологический процесс вовлекаются все структурные элементы сердца – эндокард (в том числе клапаны сердца), миокард, перикард и сосудистая система. Однако течение болезни, как правило, определяется степенью поражения клапанного аппарата.
Образующаяся на клапане фиброзная ткань обуславливает неравномерное утолщение створок, которые становятся более плотными и менее подвижными. Рубцовое сморщивание разросшейся ткани нередко укорачивает створки, в связи с чем развивается недостаточность клапана. При этом играет роль и поражение створок с фиброзным уплотнением и укорочением, и изменение подклапанного аппарата за счет рубцового укорочения хорд и склеротического изменения сосочковых мышц. В более поздних стадиях развития порока на створках клапана откладываются соли кальция, что увеличивает его ригидность и ведет к резкому ограничению подвижности.
Ревматический эндокардит не всегда вызывает порок, иногда процесс заканчивается полным излечением либо переходит в краевой склероз клапана, не вызывающий нарушения его функции. Слипание, а потом срастание створок митрального клапана является основной причиной митрального стеноза. Линии сращения створок называются комиссурами. От начала заболевания эндокардитом до формирования выраженного стеноза проходит иногда несколько лет.
Кроме основной причины формирования стеноза (ревматическое поражение клапана), существуют вторичные неспецифические факторы. К ним относятся гемодинамические воздействия, которыми постоянно подвержен работающий клапан; при этом возникают надрывы внутренних слоев створок, особенно в области комиссур. Места надрывов покрываются тромбами, а дальнейшая их организация приводит к срастанию створок и прогрессированию порока.
При сужении левого предсердно-желудочкового отверстия затрудняется поступление крови из левого предсердия в левый желудочек, часть крови (остаточный объем) остается в предсердии, что вызывает его переполнение.
При недостаточности митрального клапана часть крови из левого желудочка в момент систолы проникает назад в предсердие (регургитация), что опять-таки вызывает его переполнение. В силу увеличенного кровенаполнения и повышенного давления в полости левого предсердия последнее увеличивается в размерах, а мышца его гипертрофируется.
Так как давление в легочных венах и капиллярах повышено, то происходит транссудация плазмы крови в межуточную ткань легких, а иногда и в просвет альвеол, а это вызывает характерную для декомпенсированного митрального стеноза картину застоя в малом круге с кровохарканием и хроническим интерстициальным отеком легких. Иногда на этом фоне отмечается разрастание соединительной ткани вокруг альвеол с последующим развитием фиброза, что ещё больше затрудняет легочную вентиляцию и газообмен. В связи с тем, что мышца правого желудочка гипертрофируется, он обычно несколько расширяется (миогенная дилятация). Следствием этого расширения может быть развитие относительной недостаточности трёхстворчатого клапана.
При этом застойные явления из правого желудочка распространяются в правое предсердие, в большой круг кровообращения, что клинически проявляется набуханием шейных вен, застойной печенью, отеками. При декомпенсированном митральном стенозе со временем возникает тотальная (полная) сердечная недостаточность.
При митральной недостаточности резко увеличивается левое предсердие, так как часть крови, поступающей в левый желудочек, во время систолы возвращается обратно в предсердие. Во время диастолы желудочков вся масса крови поступает из левого предсердия в левый желудочек, который расширяется и гипертрофируется. Увеличенное давление в левом предсердии создает повышенное давление в малом круге, что вызывает гипертрофию правого желудочка.
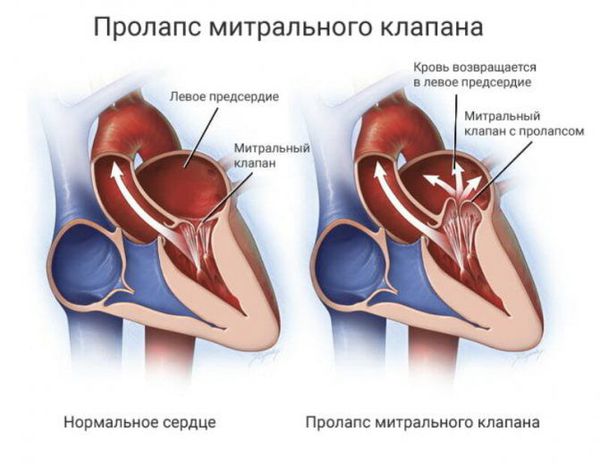
Что такое пролапс митрального клапана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Карченова Е. В., кардиолога со стажем в 37 лет.
Определение болезни. Причины заболевания
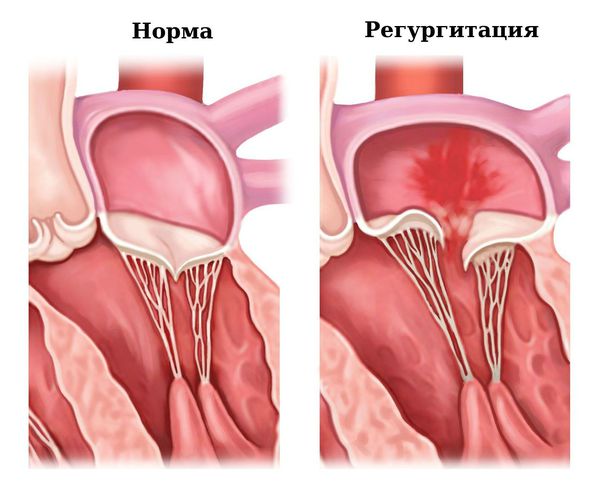
Из предсердий кровь должна поступать в желудочки сердца. Однако при определённой величине прогиба створки возможна митральная регургитация — обратный ток крови из желудочка в предсердие. Это может вызвать увеличение полости предсердия, повышенное гидростатическое давление и нагрузку на него.
Распространённость пролапса митрального клапана
Выделяют первичный (врождённый) пролапс митрального клапана и вторичный (приобретённый). Первичный ПМК бывает семейным (наследственным) или несемейным (случайным).
Причины пролапса митрального клапана
Отмечается увеличение частоты случаев пролапса митрального клапана, ассоциированных со вторичным дефектом межпредсердной перегородки и/или левосторонними атриовентрикулярными дополнительными проводящими путями, а также с наджелудочковыми аритмиями.
Вторичным считают прогиб створки митрального клапана, который возникает в результате воспаления или повреждения окружающих тканей и самого клапана. ПМК вторичной природы может быть следствием различных состояний:
Симптомы пролапса митрального клапана
Болевой синдром в груди чаще сосредоточен в области сердца, бывает длительным, в отличие от стенокардии, он не связан с физической нагрузкой. Пациенты обычно описывают острые, «колющие» боли, однако обычно они не являются предвестниками тяжёлого состояния.
Симптомы врождённого и приобретённого ПМК
При врождённом пролапсе митрального жалоб у пациентов может не быть вовсе или они незначительны и не сильно беспокоят.
Приобретённый пролапс митрального клапана возникает после тяжёлых заболеваний: ишемической болезни сердца, инфаркта миокарда, ревматических заболеваний сердца, инфекционного септического эндокардита и в редких случаях при травме грудной клетки. Отдельных жалоб из-за пролапса митрального клапана может не быть, но пациента беспокоят симптомы основных болезней, например одышка при небольшой физической нагрузке и отёки.
Симптомы пролапса митрального клапана у детей
Симптомы ПМК у детей те же, что и у взрослых: повышенная утомляемость, психоэмоциональная неустойчивость и ощущение перебоев в работе сердца.
Патогенез пролапса митрального клапана
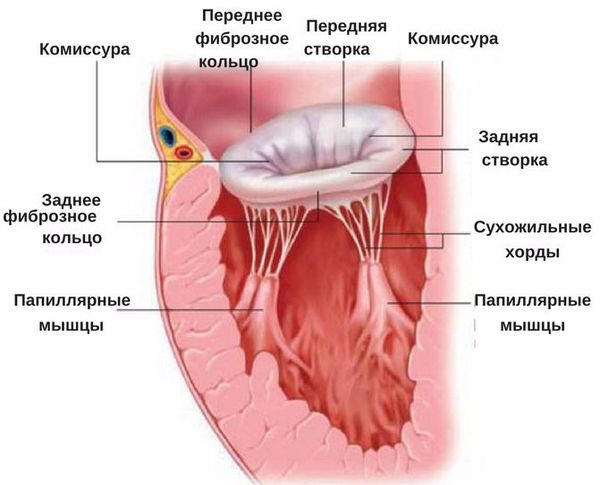
Строение митрального клапана [3] [4]
Многочисленными исследованиями показано, что митральный клапан в норме состоит из трёх зон, расположенных от кольца клапанного отверстия до свободного края клапана:
Механизм развития ПМК различен при первичных и вторичных пролапсах. При первичной патологии прогиб створок митрального клапана происходит из-за избыточности ткани створки и включает в себя как неизменённые, так и деформированные участки створок. Основные особенности внутреннего строения при первичном пролапсе митрального клапана:
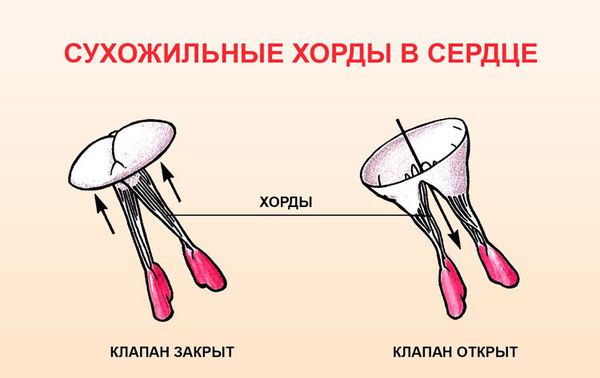
Всё это приводит к тому, что в период систолы под влиянием внутрижелудочкового давления створки прогибаются в сторону левого предсердия. По мере взросления человека увеличивается нагрузка на все органы, в том числе и на клапаны сердца. Так как ткани митрального клапана имеют более «хрупкое» строение, у людей с генетически обусловленными особенностями клапан начинает провисать, хорды, которые его удерживают, утолщаются или удлиняются. В результате кровь движется в обратном направлении (регургитация) из желудочка в предсердие.
В связи с вегетативной дисфункцией ( нарушением регулирования сосудистого тонуса) у пациентов появляются боли в области сердца, нарушения ритма, нестабильное артериальное давление, липотимии (предвестники обмороков — слабость, бледность, нарушение потоотделения), гипервентиляционный (одышка) и астенический синдромы.
При вторичном пролапсе имеется поверхностный фиброз (уплотнение, рубцевание) створок клапана, истончение и/или удлинение хорд и нарушение желудочковой жёсткости. При этом сами «листочки» клапана теряют эластичность из-за недостатка фиброэластина. Уплотняется мышечное кольцо клапана, в результате чего размер отверстия и площадь створок клапана перестают совпадать. Это приводит к обратному «забросу» крови, недостаточности митрального клапана, от степени которой зависит состояние и самочувствие человека.
Классификация и стадии развития пролапса митрального клапана
Пролапс классифицируют по степени прогиба (пролапса) створок клапана:
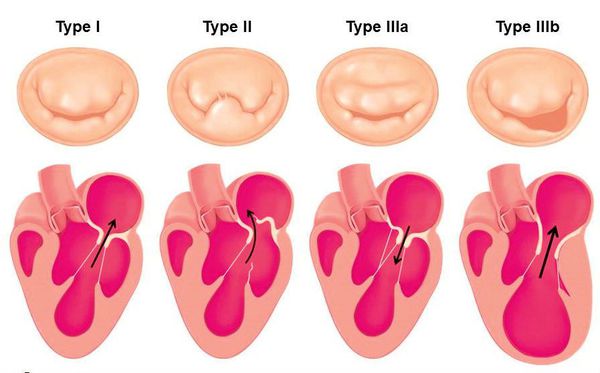
На прогноз клинического течения пролапса митрального клапана влияет наличие и степень митральной регургитации. Согласно Клиническим рекомендациям, утверждённым Министерством здравоохранения Российской Федерации в 2016 году, для оценки типа и степени митральной регургитации применяется анатомо-функциональная классификация по Карпантье [12] :
Тип I. Нормальная подвижность створок:
Тип II. Прогибание створок:
Тип III. Ограничение подвижности створок.
Тип IIIА. Нормальные сосочковые мышцы:
Тип IIIБ. Аномалия сосочковых мышц:
При пролапсе митрального клапана может развиваться митральная недостаточность. Она бывает первичной и вторичной:
В зависимости от степени регургитации выделяют 4 степени митральной недостаточности:
Диагностируют и оценивают степень тяжести регургитации при проведении эхокардиографии с помощью специальных программ.
Осложнения пролапса митрального клапана
Наиболее тяжёлыми осложнениями пролапса митрального клапана являются:
Несмотря на то, что у мужчин пролапс митрального клапана встречается реже, тяжесть осложнений этого заболеваний у них более выражена. Этот факт требует дальнейшего изучения, так как его причина неизвестна.
Диагностика пролапса митрального клапана
Критерии постановки диагноза
Пролапс митрального клапана чаще всего диагностируется неинвазивными методами обследования — врач учитывает жалобы пациента и наследственность. Но окончательный диагноз устанавливается с помощью трансторакальной эхокардиографии.
Инструментальные методы диагностики
При аускультативном обследовании (выслушивании сердца) с помощью стетоскопа врач может услышать характерный систолический щелчок и/или поздний систолический шум над верхушкой сердца. В положении пациента стоя систолические щелчок и шум появляются в начале систолы (сокращения). В положении пациента лежа или сидя на корточках эти звуковые феномены уменьшаются.
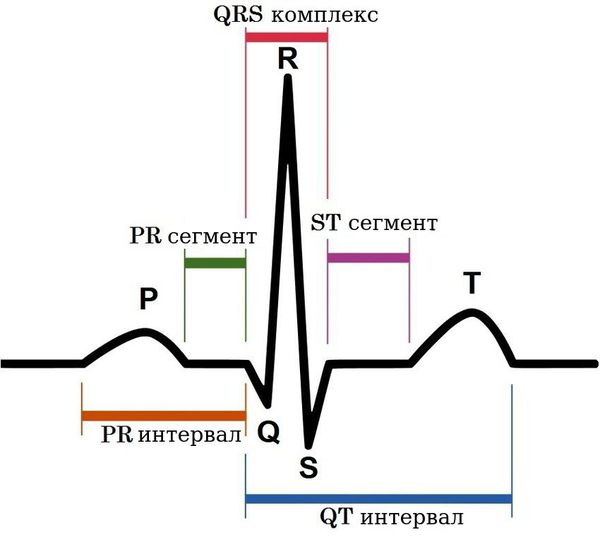
На электрокардиограмме можно обнаружить неспецифические изменения сегмента ST и зубца Т в отведениях III и aVF. При наличии пролапса митрального клапана на ЭКГ можно диагностировать феномен предвозбуждения («синдром укороченного PQ»), наджелудочковые (предсердные) тахикардии, желудочковую экстрасистолию.
Рентгенограмма грудной клетки может быть вариантом нормы или обнаружить признаки сглаженного лордоза («прямая спина»). Расширение сердца может быть диагностировано у некоторых больных с очень маленьким переднезадним размером грудной клетки.
Трансторакальная эхокардиография ( Эхо-КГ). Проводится с помощью ультразвукового датчика, поставленного врачом на определённые точки грудной клетки. Является самым важным рутинным методом обследования в диагностике пролапса митрального клапана. К отличительным и важным эхокардиографическим признакам данной патологии относят прогиб задней или обеих створок митрального клапана в полость левого предсердия в середине систолы, в позднюю систолу или во всю систолу. Чаще встречается прогиб (провисание) митрального клапана в середине систолы, что соответствует данным, получаемым при аускультации и при ангиографии.
Существуют и другие эхокардиографические признаки, они неспецифические, но высокочувствительные:
Трансторакальную эхокардиографию рекомендуется проводить каждые 6-12 месяцев всем бессимптомным пациентам с умеренной или тяжёлой митральной регургитацией. Это необходимо, чтобы оценить фракцию выброса (насосную функцию сердца, в норме она должна быть не менее 55 %) и конечный систолический размер.
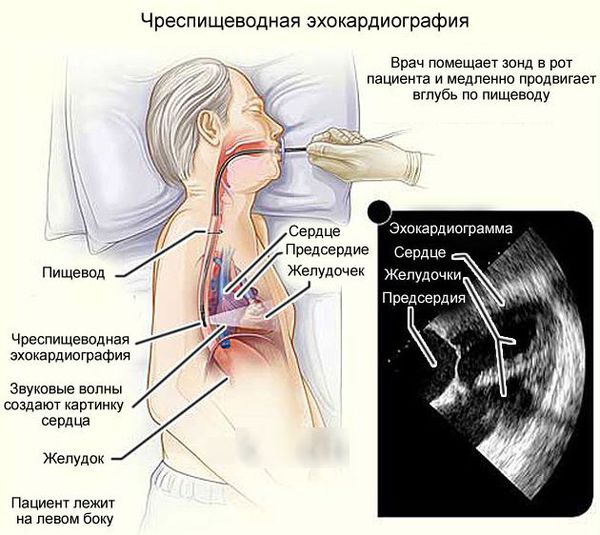
Чреспищеводная эхокардиография. Это ультразвуковое исследование, при котором датчик вводится в пищевод. Показано только при отсутствии противопоказаний в следующих случаях:
Разновидностью пролапса является так называемый болтающийся клапан (floppy mitral valve). Обычно он обнаруживается при разрыве хорд или отрыве папиллярной мышцы (чаще встречается при остром инфаркте миокарда). При эхокардиографии в В-режиме отчётливо видно свободно перемещающуюся сосочковую мышцу и «болтающуюся» створку митрального клапана. Створка совершает неправильные, произвольные движения в диастолу (период расслабления сердечной мышцы) и «проваливается» в полость левого предсердия в систолу желудочков. В М-режиме характерными эхокардиографическими признаками такого клапана является наличие:
Радионуклидная равновесная вентрикулография проводится для оценки фракции выброса и оценки степени тяжести сердечной недостаточности. Метод основан на внутривенном введении радионуклида с фиксацией его на эритроцитах крови и последующей количественной оценкой сократительной способности сердца.
Дифференциальная диагностика
Стратегия и тактика ведения пациента зависит от происхождения пролапса — врождённый он или приобретённый, поэтому дифференциальная диагностика проводится только между этими типами пролапса митрального клапана.
Лечение пролапса митрального клапана
При неосложнённом пролапсе митрального клапана лечение в большинстве случаев не требуется. В том числе лечение не назначают при колющих болях в области сердца и простых аритмиях. Пациенту рекомендуется обычный образ жизни, регулярные физические нагрузки, клинический контроль каждые 3-5 лет. Полезными аэробными нагрузками являются плавание, ходьба в быстром темпе, особенно «скандинавская», лыжи и велосипед.
В каких случаях требуется лечение ПМК
Медикаментозное лечение пролапса митрального клапана назначается при определённых клинических проявлениях. Больному с приступами сердцебиения, влияющими на функцию сердца, можно назначить препарат из группы β-адреноблокаторов. Если при перемене положения тела случаются потери сознания (ортостатические коллапсы), советуют увеличить количество жидкостей и соли.
Больному с перенесённой транзиторной ишемической атакой и ишемической болезнью сердца рекомендуется профилактическая доза ацетилсалициловой кислоты (выбирается лечащим врачом).
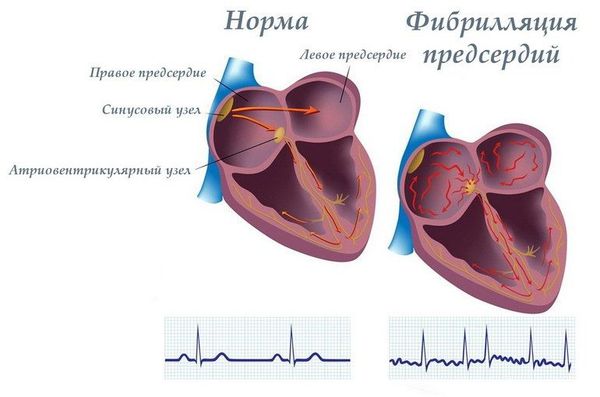
Больным с тяжёлой митральной недостаточностью и фибрилляцией предсердий (мерцательной аритмией) рекомендуется назначение противосвёртывающей (антикоагулянтной) терапии, рассматривается способ хирургического лечения ПМК.
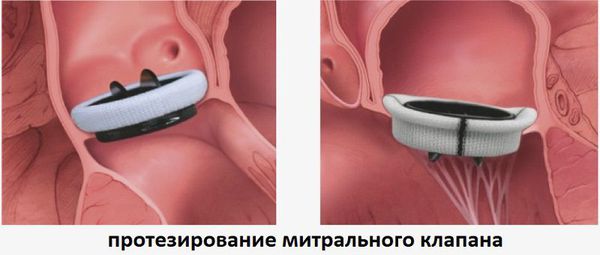
При тяжёлой митральной недостаточности, которая чаще всего возникает при растяжении или отрыве хорд митрального клапана, проводится реконструктивное хирургическое лечение. Операция, как правило, восстанавливает рабочие функции сердца. Хирургическое вмешательство на митральном клапане зависит от особенностей работы сердца у конкретного пациента и состояния его клапана. Возможно проведение реконструкции митрального клапана, протезирования клапана с сохранением части или всего митрального аппарата и протезирование с удалением митрального аппарата.
Людям с высоким операционным риском проводится полностью эндоскопическая клапаносохраняющая операция (т. е. без разреза на грудной клетке, через сосуды) с помощью инновационной технологии 3D-визуализации (в России — с 2018 года, НМИЦ им. акад. Е. Н. Мешалкина).
Как лечить ПМК при дисплазии соединительной ткани
Пациентам следует принимать курсами препараты, которые стимулируют образование коллагена: аскорбиновую кислоту, витамины группы В, магний оротат (но его не назначают пациентам младше 16 лет), хондропротекторы, некоторые БАДы и препараты с фосфорными соединениями.
Прогноз. Профилактика
Прогноз заболевания в целом благоприятный, однако важным является клиническое наблюдение за пациентами. Целью динамического клинического наблюдения является оценка степени недостаточности митрального клапана.
При отсутствии митральной недостаточности и бессимптомном течении достаточно повторять допплерэхокардиографию каждые 3-5 лет.
Пациентам, у которых есть выраженная митральная регургитация, миксоматозная дегенерация, увеличение створок, удлинение хорд, фракция выброса левого желудочка менее 50 %, необходимо каждые 6 месяцев проводить ЭКГ и эхокардиографию, а также мониторирование ЭКГ по Холтеру. При необходимости выполняется чреспищеводная эхокардиография.
Наличие пролапса митрального клапана часто не нарушает физическую выносливость, поэтому среди людей с пролапсом митрального клапана и гипермобильными суставами можно встретить известных спортсменов, цирковых акробатов, артистов балета.
Однако не всем людям с ПМК разрешены занятия спортом. Спортивные нагрузки не рекомендуются больным с пролапсом митрального клапана, у которых выявлено более одного из следующих признаков:
Таким лицам можно рекомендовать аэробные нагрузки, бильярд, гольф, боулинг и стрельбу.
Может ли измениться прогноз при ПМК
Прогноз может ухудшиться при чрезмерных физических нагрузках и частых нелеченых инфекциях. В результате степень пролапса может усилиться и появляются признаки сердечной недостаточности.
Беременность при ПМК
Пролапс митрального клапана



(В.Н. Коваленко, Е.Г. Несукай)
Международные названия
Содержание
Определение
Пролапс митрального клапана — провисание (пролабирование) одной или обеих створок митрального клапана в полость левого предсердия в систолу ЛЖ. Термин предложен J.M. Criley и соавторами в 1966 г.
Эпидемиология
Частота регистрации пролапса митрального клапана в различных популяциях составляет от 5 до 20%, эхоКГ-методом — у 10%, методом ангиографии — у 43%. Синдром пролапса возможен у совершенно здоровых людей (5–15% в различных популяциях), у спортсменов, имевших высокие спортивные достижения. Во Фремингемском исследовании частота пролабирования створок митрального клапана была несколько выше у женщин (2,7%), чем у мужчин (2,1%). При изучении различных этнических групп частота выявления пролапса митрального клапана была наибольшей у лиц европеоидной расы — 3,1%, у народов Ближнего Востока — 2,7%, у китайцев — 2,2%.
Этиология и патогенез
Этиология первичного пролапса митрального клапана до настоящего времени окончательно не установлена, хотя частое сочетание его с врожденными метаболическими и структурными нарушениями соединительной ткани свидетельствует в пользу его генетической детерминированности. Первичный пролапс представляет собой обычно доброкачественное наследственное заболевание, при котором патология обусловлена своеобразной «избыточностью» митрального клапана или более длинными, чем в норме, сухожильными хордами.
Пролапс митрального клапана может развиваться в результате миксоматозного поражения клапанного аппарата, вследствие врожденной аномалии развития сердца и сосудов (объемная избыточность, фестончатость и утолщение створок) или генетически обусловленной слабости соединительной ткани.
Наиболее важная миксоматозная дегенерация митрального клапана, характерным признаком которой является накопление кислых мукополисахаридов, что приводит к значительному повышению гидрофильности створки и более рыхлой ее структуре. Миксоматозная дегенерация клапана ассоциирована с повышением активности матриксных металлопротеиназ, синтезом аномального фибриллина, что приводит к утрате нормальной плотности коллагеновой структуры и фрагментации коллагеновых волокон, она может распространяться не только на клапан, но также на сухожильные нити и AV-кольцо. В настоящее время расшифрован один из хромосомных локусов (Xq28), ответственных за развитие миксоматозной дегенерации.
Первичный пролапс митрального клапана может наследоваться по аутосомно-доминантному типу; выявлен локус MMVP1 в хромосоме 16p11.2-p12.1 и локус MMVP2 в хромосоме 11p15.4. Однако более убедительно выглядит концепция полигенной модели наследования, поскольку возможно появление пролапса митрального клапана при наследственных заболеваниях, в развитии которых принимают участие мутации различных генов.
Некоторые авторы рассматривают пролапс митрального клапана в рамках феномена дисплазии соединительной ткани, считая, что особенности строения структур митрального клапана могут быть обусловлены генетически детерминированными дефектами соединительной ткани. У больных с синдромами Элерса — Данло, Марфана, доброкачественной гипермобильности установлена связь между генетически детерминированными особенностями соединительной ткани и пролапсом митрального клапана, в настоящее время идентифицированы точное расположение и варианты мутаций на хромосомах у больных с синдромом Элерса — Данло.
Недавно установлено, что полиморфизм экзона 31-го гена коллагена типа III — альфа 1 (COL3A1) влияет на вероятность возникновения пролапса митрального клапана: при наличии аллеля G риск его возникновения возрастал в 2,3 раза, а у лиц гомозиготных по данному аллелю — в 7,4 раза, полиморфизм экзона 52-го гена COL3А1 такого влияния не оказывал (Chou H.T. et al., 2004).
Вторичный пролапс митрального клапана возникает при различных системных, воспалительных заболеваниях, ИБС (табл. 2.1).
Таблица 2.1
Основные причины и состояния, сочетающиеся с пролапсом митрального клапана
| Установленная или вероятная причина | Возможная причина |
| Общее поражение соединительной ткани: |
Операции на митральном клапане
Миксома левого предсердия
Системные заболевания соединительной ткани
WPW-синдром
Врожденный синдром удлиненного интервала Q–Т
Классификация
Классификация пролапса митрального клапана основывается на выраженности провисания створки митрального клапана в левое предсердие по данным трансторакальной эхоКГ:
Различают первичный (идиопатический) и вторичный (приобретенный) пролапс митрального клапана.
Клиническая картина
У большинства пациентов клинические признаки могут отсутствовать даже при пролабиро вании клапана I – II степени, не сопровождающегося гемодинамически значимой митральной регургитацией. К общим жалобам относят астеноневротические: раздражительность, эмоциональную лабильность, нарушение сна, головную боль, снижение работоспособности, быструю утомляемость.
Частым признаком является боль в области сердца (50 – 65%), которая носит разнообразный характер и локализуется обычно в зоне проекции верхушки сердца или за грудиной, длится от нескольких секунд до суток, не связана с физической нагрузкой, не купируется нитроглицерином.
В происхождении болевого синдрома при пролапсе митрального клапана ведущую роль отводят вегетативной нервной системе, полиморфизм боли свидетельствует о существовании различных механизмов вегетативных нарушений у этих больных.
Ощущение сердцебиения и перебои в работе сердца отмечают у 25 – 79% больных.
В отдельных случаях пациенты периодически слышат «писк» или шум в груди, который усиливается при физической и психоэмоциональной нагрузке, что нередко сопровождается кардиальным и психоэмоциональным дискомфортом. При аускультации определяется громкий «музыкальный» систолический шум над верхушкой, который чаще бывает изолированным, но может наслаиваться на определенную часть систолического шума, его звучание зависит от положения больного.
У 15 – 32% пациентов возникает одышка в покое или при незначительной физической нагрузке, неудовлетворенность вдохом, а также ощущение нехватки воздуха и препятствия на пути вдыхаемого воздуха, потребность периодически делать глубокий вдох.
Нередко единственными жалобами больных являются липотимия (комплекс ощущений, предшествующих потере сознания) и син копальное состояние (4 – 86%). Ведущая роль в патогенезе синкопальных состояний отводится пароксизмальным нарушениям сердечного ритма (пароксизмальной желудочковой, суправентрикулярной тахикардии и экстрасистолии), ортостатическую гипотензию выявляют у 14% больных. У пациентов с пролапсом митрального клапана наличие обмороков не влияет неблагоприятно на прогноз, также нет доказательств относительно их роли в качестве предвестников внезапной смерти.
У больных выявляют большое разнообразие проявлений дисфункции вегетативной нервной системы, включая эпизоды повышения АД и ортостатической гипотензии, жалобы на повышенное потоотделение, немотивированное ощущение жара, гиперемию отдельных частей тела. Различного рода парестезии, расстройства терморегуляции, сосудистые проявления на коже конечностей (бледность, мраморный рисунок, синюшность), нарушения по типу феномена Рейно (похолодение и онемение пальцев кистей и стоп), повышенную утомляемость со снижением толерантности к физической нагрузке отмечают в 9 – 60% случаев. Вследствие эмоционально-аффективных и вегетативных расстройств могут возникать вегетативные кризы или «панические атаки», в ряде случаев они лежат в основе предобморочных состояний.
У 30% больных с первичным пролабированием митрального клапана удается выявить внешние признаки дисплазии соединительнотканных структур, которые укладываются в полные или неполные синдромы Марфана или Элерса — Данло.
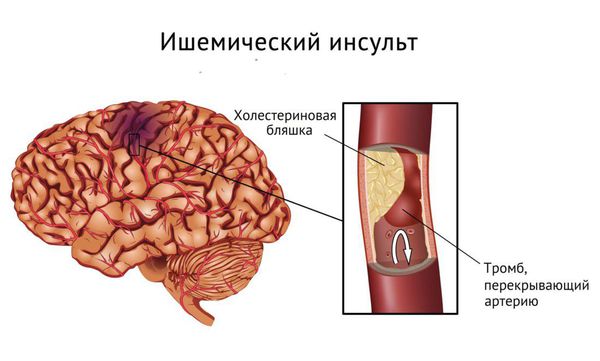
Гемодинамические нарушения зависят от наличия и степени митральной регургитации, которая существенно влияет на прогноз и повышает риск различных осложнений — фибрилляции предсердий, СН, ишемического инсульта, инфекционного эндокардита.
Диагностика
При аускультации наиболее характерными признаками являются дополнительный тон (щелчок) в середину систолы и/или возникающий после него нарастающий систолический шум, продолжающийся до аортального компонента II тона. У многих больных специфическая звуковая картина отсутствует и не отражает выраженности пролабирования створки.
К достоверным аускультативным проявлениям пролапса митрального клапана относят:
Изменения ЭКГ неспецифичны, у большинства пациентов в покое не имеют отклонений от нормы. Наибольшей чувствительностью для выявления нарушений ритма и проводимости у больных с пролапсом митрального клапана является 24-часовое (холтеровское) мониторирование, на ЭКГ могут определять:
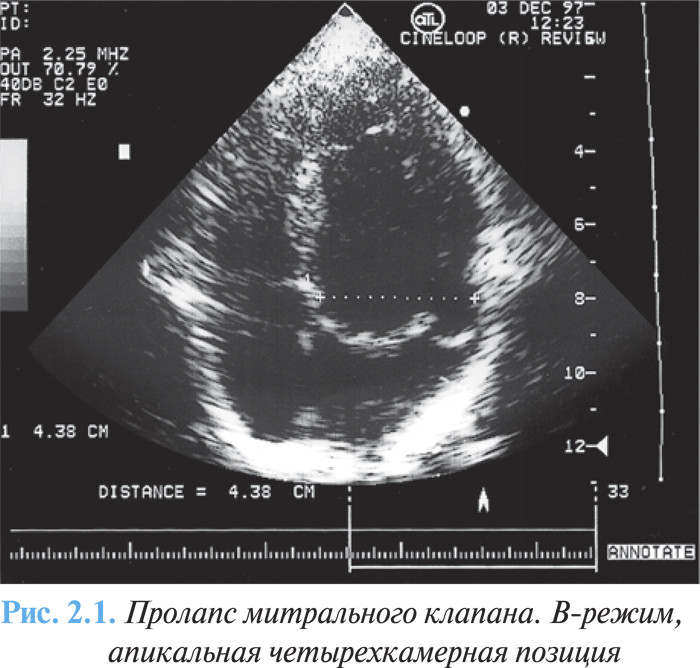
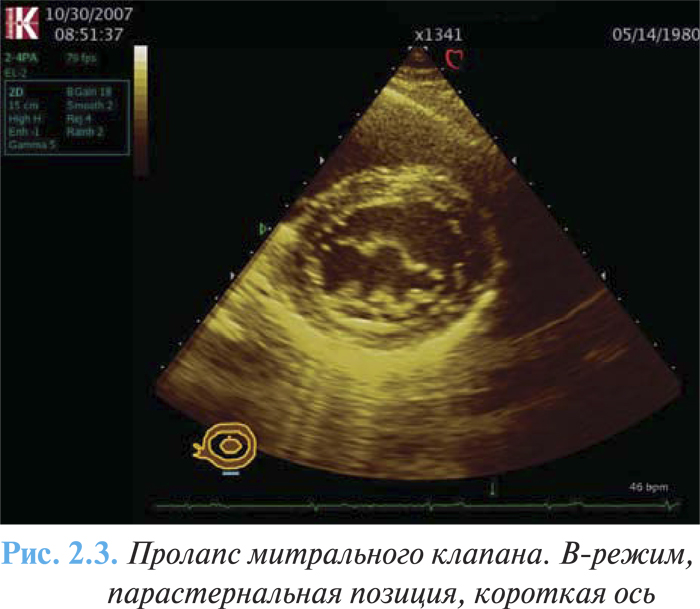
ЭхоКГ и допплеровская эхоКГ являются ключевыми исследованиями в диагностике пролапса митрального клапана. К его специфическим эхоКГ-признакам относят мезосистолическое, позднее и голосистолическое «гамачное» провисание задней или обеих створок митрального клапана в полость левого предсердия (рис. 2.1). Мезосистолическое провисание определяется наиболее часто, довольно стабильно коррелирует с аускультативными и ангиографическими проявлениями.
На эхоКГ в М-режиме пролабирование имеет вид «вопросительного знака, повернутого приблизительно на 90° по часовой стрелке» (рис. 2.2).
Неспецифическими, но высокочувствительными являются следующие эхоКГ-признаки:
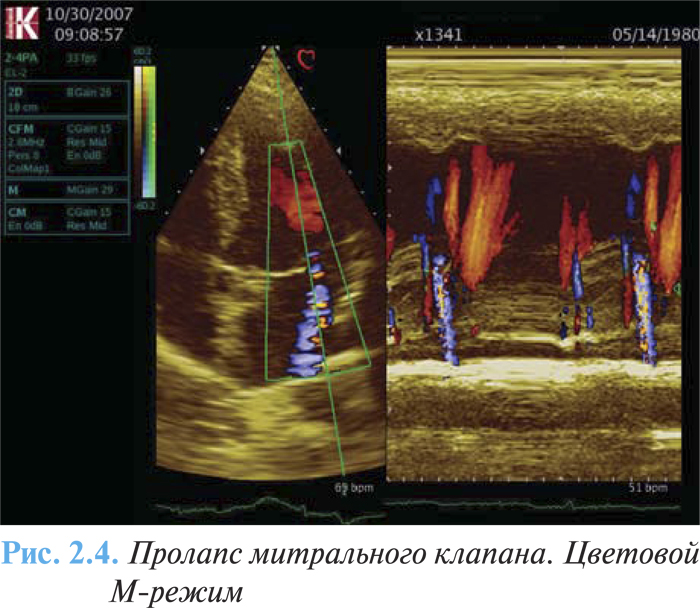
Разновидностью пансистолического пролапса является так называемый болтающийся клапан (floppy mitral valve), отмечаемый обычно при разрыве хордальных нитей или отрыве папиллярной мышцы. При В-сканировании отчетливо видно нефиксированную папиллярную мышцу, нефиксированную створку митрального клапана, совершающую неправильные, произвольные движения в диастолу и «проваливающуюся» в полость левого предсердия в систолу желудочков. В М-режиме отличительными эхоКГ-особенностями такого клапана является наличие дополнительных эхо-сигналов от створки митрального клапана в полости левого предсердия в систолу желудочка, диастолического дрожания передней створки или парадоксального движения задней митральной створки в систолу и диастолу.
У больных с выраженной митральной регургитацией, наличием миксоматозной дегенерации, увеличения створок, удлинения хорд необходимо не реже чем один раз в полгода проводить ЭКГ и эхоКГ-исследование с целью своевременного предупреждения осложнений.
Радионуклидный метод исследования дает возможность неинвазивным путем количественно рассчитать объем регургитации и объективно оценить степень недостаточности митрального клапана.
Ангиокардиография в большинстве случаев дополняет клинические и эхоКГ-результаты и показана в следующих случаях:
Левосторонняя вентрикулография считается наиболее надежным и точным методом диагностики пролапса митрального клапана, ее конфигурация в систолу при ангиографии помогает диагностировать патологию. Также можно определить сниженную сократимость, дилатацию, кальцификацию митрального отверстия и плохую сократимость базального отрезка ЛЖ.
В рекомендациях рабочей группы по внезапной смерти Европейского кардиологического общества (2006) приведены основные маркеры риска внезапной смерти у больных с пролапсом митрального клапана:
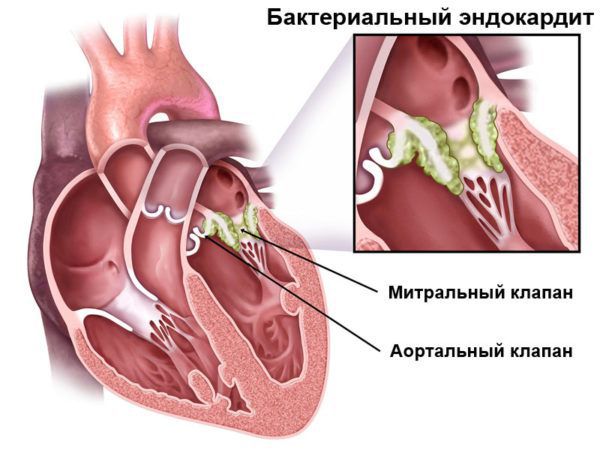
Пролапс митрального клапана выявляют у 10– 30% взрослых больных с инфекционным эндокардитом, риск его развития при пролапсе митрального клапана в 3,5–8,2 раза выше, чем в общей популяции, и повышается при наличии миксоматозной дегенерации створок, их увеличении и утолщении, а также наличии митральной регургитации.
Лечение
При желудочковой и наджелудочковой аритмии препаратами выбора являются блокаторы β-адренорецепторов. У многих больных антиаритмическая терапия не оправдана, поскольку проявления нарушений сердечного ритма и проводимости являются незначительными.
Абсолютными показаниями для назначения антиаритмической терапии являются:
Широкое распространение получили хирургические методы лечения опасных нарушений ритма сердца, эффективна радиочастотная абляция дополнительных проводящих путей. У пациентов, перенесших эпизод остановки сердца, с целью вторичной профилактики внезапной смерти рекомендуется имплантация кардиовертера-дефибриллятора.
Некоторыми авторами показана эффективность ингибиторов АПФ у больных с пролапсом митрального клапана и выраженной митральной регургитацией с целью предотвращения прогрессирования снижения сократимости ЛЖ.
Ацетилсалициловую кислоту и дипиридамол можно применять профилактически для предотвращения эмболии мозговых сосудов у больных, имевших даже один необъяснимый церебральный эпизод.
Методом выбора у пациентов с митральной регургитацией является хирургическое лечение (вальвулопластика, протезирование митрального клапана), которое улучшает прогноз, обусловливает снижение риска инфекционного эндокардита, устраняет нарушения ритма сердца.
Больные без клинических симптомов пролапса митрального клапана подлежат профилактическим осмотрам каждые 2–3 года.
Пациентов с пролапсом митрального клапана относят к группе риска развития инфекционного эндокардита, перед проведением различных хирургических вмешательств, в том числе на дыхательных путях, при стоматологических манипуляциях (экстракции зуба, установке имплантатов), урологических вмешательствах (операциях на предстательной железе, цистоскопии) у них рекомендуется проводить антибиотикопрофилактику по следующим показаниям:
Тактика первичной профилактики тромбоэмболических осложнений пролапса митрального клапана не разработана.