венозная ангиома головного мозга код мкб
Кавернозная ангиома
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гемангиома, кавернома, мальформация – все это названия такого весьма опасного заболевания, как кавернозная ангиома. Болезнь представляет собой сосудистый дефект, в основном врожденного характера.
Патология может быть обнаружена в любом возрасте случайно, либо проявляться выраженными неврологическими расстройствами.

Код по МКБ-10
Причины кавернозной ангиомы
Кавернозная ангиома может быть врожденной или спорадической. Более изученным считается патогенез врожденного типа болезни. На данный момент присутствуют доказательства аутосомно-доминантного типа наследования, а также обнаружены и идентифицированы определенные гены седьмой хромосомы, которые, видоизменяясь, вызывают формирование патологических сосудистых пучков.
Эксперименты с обнаруженными генами продемонстрировали, что формирование кавернозных ангиом предопределено расстройством образования клеточных структур эндотелия. Предполагается, что закодированные определенными генами белки функционируют в одном направлении.
Причины спорадических ангиом до сих пор не выявлены. Существуют лишь теоретические догадки, выдвигаемые многими учеными. Однако четких доказательств таких теорий в настоящее время нет:

Патогенез
Диаметр ангиом может сильно отличаться – от нескольких миллиметров до нескольких сантиметров. Наиболее распространенный тип образования имеет размеры около 20-30 мм.
Мальформация может локализоваться в любом из участков центральной нервной системы:

Симптомы кавернозной ангиомы
Симптоматика болезни в основном зависит от того, где именно расположено образование. Одними из более характерных признаков считаются эпилептические приступы в совокупности с острыми или подострыми неврологическими симптомами. Первые признаки могут появиться одновременно с общемозговыми проявлениями, а также самостоятельно:
Часто встречаются случаи, когда кавернозная гемангиома не проявляет себя никакими признаками. Большое количество людей могут жить, даже не догадываясь о своем заболевании. У таких пациентов болезнь находят при диагностике других патологий, при проведении профилактических исследований, либо при выявлении ангиомы у ближайших родственников.

Формы
Как мы уже говорили, симптоматика кавернозной ангиомы во многом зависит от расположения сосудистого образования и его размеров. Проявления болезни возникают тогда, когда пучок сосудов начинает давить на окружающие ткани и нервные окончания в определенных участках мозга.
Кавернозная ангиома правой височной доли может проявляться следующими признаками:
Кавернозная ангиома теменной доли часто характеризуется так называемыми интеллектуальными расстройствами. Больной теряет способность к решению простых математических задач, забывает элементарные правила деления-умножения, вычитания и сложения. Теряется логика и способность технически мыслить.
Кавернозная ангиома мозжечка иногда протекает с выраженными симптомами – это неуверенность походки и даже сидения, неадекватные положения головы и тела (странные наклоны, позы). Заметно нарушение речевой функции, нистагм, судороги, контрактуры.
Существует ещё один тип ангиом, который часто вызывает вопросы у пациентов – это кавернозная ангиома с обилием гемосидерофагов. О чем идет речь?
Гемосидерофаги – это специфические клетки-макрофаги, в состав которых входит гемосидерин – железосодержащий пигмент. Присутствие этих клеток означает протекание в патологическом очаге процесса резорбции: сидерофаги появляются на 3-4 сутки от начала процесса и разрушаются примерно на 17-18 сутки. Резорбция представляет собой рассасывание распадающейся эритроцитарной массы, в которой макрофаги принимают активное участие. По степени зрелости гемосидерофагов можно определить давность появления воспалительного поражения в ангиоме.

Осложнения и последствия
Какие последствия или осложнения может вызвать кавернозная ангиома? Это напрямую зависит от того, в каком из отделов головного мозга располагается сосудистая кавернома, от её размеров, от прогрессирования патологии, от образа жизни больного и от многих других факторов. Если мальформацию обнаружить слишком поздно, либо в ней развивается воспалительный или дистрофический процесс, то в скором времени могут возникнуть осложнения: разрывы сосудистой стенки, кровоизлияния, увеличение сосудистого скопления и каверн в объеме, местное расстройство кровотока, нарушение кровообращения в головном мозге и летальный исход.
Тем не менее, иногда больной может жить с такой патологией и не подозревать о её существовании. Но стоит ли на это надеяться, ведь случаи бывают разные, и от нежелательных проявлений болезни никто не застрахован. Это касается и каверномы – данное заболевание непредсказуемо, и никто не может сказать, как оно поведет себя в дальнейшем. Поэтому врачи однозначно советуют: даже при отсутствии клинических проявлений важно регулярно наблюдать за прогрессированием и состоянием сосудистого кавернозного образования, контролировать его развитие и периодически проводить курс профилактического лечения, которое назначит доктор.

Диагностика кавернозной ангиомы
Лечение каверномы всегда должно начинаться с полноценной диагностики, схему которой врачи определяют индивидуально для каждого больного. Общая диагностическая методика может включать в себя такие виды исследований:

Дифференциальная диагностика
Дифференциальная диагностика, как правило, проводится с прочими опухолями, либо с аневризмой – при подозрении на разрыв в стационаре назначают больному исследование цереброспинальной жидкости. Анализ позволит обнаружить в ней следы кровотечения или кровоизлияния. Такая процедура может проводиться только в больничных условиях.
Дополнительно могут быть назначены осмотры и консультации других специалистов, таких как сосудистый хирург, нейрохирург, невропатолог, генетик и пр.
К кому обратиться?
Лечение кавернозной ангиомы
Оперативное лечение – наиболее эффективный вариант лечения каверномы. Универсального лекарства, которое могло бы устранить патологию, не существует.
Назначение лечения часто осложняется тем, что многим пациентам кавернозная ангиома не доставляет дискомфорта, а стойкая инвалидность отмечается в основном только при повторных кровоизлияниях из глубоко расположенных ангиом, либо из новообразований мозгового ствола – зон, тяжелодоступных для хирургического вмешательства.
Тем не менее, даже доброкачественное течение заболевания не гарантирует отсутствие осложнений в будущем, а своевременно проведенная операция способна полностью устранить опасность негативных последствий.
Таким образом, специалисты рекомендуют проводить оперативное лечение в следующих ситуациях:
В любом случае доктор должен проинформировать пациента обо всех возможных рисках и вариантах течения болезни.
Оперативное лечение кавернозной ангиомы может осуществляться несколькими способами:
Народное лечение кавернозной ангиомы
Лечение травами кавернозной ангиомы применяется только для облегчения симптомов заболевания. Глупо надеяться, что прием растительных средств поможет полностью избавиться от проблемы – ещё раз повторим, что единственным радикальным лечением ангиомы является операция. Однако перед началом такого лечения все же рекомендуется проконсультироваться со специалистом.

Гомеопатия при кавернозной ангиоме
Многие пациенты с кавернозной ангиомой предпочитают растительные средства, например, гомеопатические, как замену традиционному медикаментозному лечению. С одной стороны, это хороший выбор: препараты гомеопатии не имеют побочных эффектов и редко вызывают аллергию, а об их эффективности порой ходят легенды. Однако всегда нужно быть осторожным в выборе и советоваться со специалистами – в первую очередь, со своим лечащим врачом.
Какие препараты рекомендуются гомеопатами для облегчения симптомов при кавернозной ангиоме:
Если у вашего лечащего доктора есть подозрения о возможных осложнениях и кровоизлияниях ангиомы, то, возможно, стоит согласиться на операцию – любые медикаментозные средства, народные или гомеопатические смогут на некоторое время облегчить симптомы, однако основные проблемы – сосудистый пучок и нарушение кровообращения – останутся.
Профилактика
Профилактика кавернозной ангиомы, как врожденного заболевания, невозможна, так как нет возможности на сегодняшний день исправить генетическое нарушение.
Когда речь идет о профилактических мероприятиях, врачи обычно имеют в виду предупреждение осложнений заболевания – разрыва сосудов, кровотечения и пр.
Какие рекомендации для этого существуют?
Необходимо прислушиваться к своему организму. При малейших признаках нарушения мозговой деятельности – при появлении головной боли, головокружения, нарушений слуха или зрения, онемений конечностей и пр. – обязательно следует обратиться к врачу. Своевременность такого обращения значительно улучшает прогноз заболевания.

Прогноз
Прогноз при кавернозной ангиоме в целом можно назвать благоприятным, но только в случае, если заболевание обнаруживается до разрыва сосуда с кровоизлиянием, а также при своевременно проведенном оперативном вмешательстве по удалению новообразования.
После хирургического лечения и применения процедур радиохирургии больной в скором времени может вести полноценный образ жизни. После удаления кавернозного образования все пациенты полностью избавляются от патологических симптомов и дискомфортных ощущений.
В настоящее время большинство известных клиник оснащены самыми современными аппаратами для диагностики и лечения такой патологии, как кавернозная ангиома. Схема лечения назначается с учетом индивидуальных особенностей пациентов, на основании результатов проведенных диагностических обследований.

Сосудистые аномалии различной локализации (артериовенозная мальформация, венозная мальформация, лимфатическая мальформация и их комбинации, сосудистые опухоли)
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «25» июня 2020 года
Протокол №101
Артериовенозная мальформация (АВМ) – это нарушение в строении артерии, приводящее к образованию одного или нескольких прямых соединений между артериями и венами. Обычно артерии доставляют насыщенную кислородом кровь к органам и тканям. При аномальном скоплении артерий на одном участке туда поступает слишком много крови, что создает условия для артеризаций одноименных вен и перегрузке правых отделов сердца.
Венозная и Лимфатическая мальформации (ВМ/ЛМ) – это врожденный порок развития, характеризирующийся наличием патологических венозных/лимфатических коммуникаций с прогрессирующим застоем венозной крови/лимфы в полостях.
Младенческая гемангиома (инфантильная гемангиома) – это доброкачественная сосудистая опухоль, наиболее часто встречающаяся у детей первого года жизни, развивающаяся из эндотелиальной ткани в первые месяцы жизни и способная к спонтанной инволюции в течении последующих лет.
Название протокола: СОСУДИСТЫЕ АНОМАЛИИ РАЗЛИЧНОЙ ЛОКАЛИЗАЦИИ (артериовенозная мальформация, венозная мальформаци, лимфатическая мальформация и их комбинации, сосудистые опухоли)
Код(ы) МКБ-10:
| МКБ-10 | |
| Q27.3 | Периферический артериовенозный порок развития |
| Q27.8 | Другие уточненные врожденные аномалии системы периферических сосудов |
| Q87.2 | Синдромы врожденных аномалий, вовлекающих преимущественно конечности (синдром Клиппеля-Треноне) |
| D18.0 | Гемангиома любой локализации |
| D18.1 | Лимфангиома любой локализации |
Дата разработки протокола/пересмотра протокола: 2019 год.
Сокращения, используемые в протоколе:
АВМ – артерио-венозная мальформация
АВС – артерио-венозный свищ
ВМ – венозная мальформация
ЛМ – лимфатическая мальформация
ИГ – инфантильная гемангиома
КАД – капиллярная ангиодисплазия (мальформация), «винные пятна»
АЧТВ – активированное частичное тромбопластиновое время
КТ – компьютерная томография
КТА – компьютерно-томографическая ангиография
МНО – международное нормализованное отношение
МРА – магнитно-резонансная ангиография
МРТ – магнитно-резонансная томография
МСКТА – мультиспиральная компьютерно-томографическая ангиография
ОАМ – общий анализ мочи
ПВ – протромбиновое время
ПТИ – протромбиновый индекс
УД – уровень доказательности
УЗДГ – ультразвуковая допплерография
УЗИ – ультразвуковое исследование
Пользователи протокола: ангиохирургии, кардиологи, педиатры, врачи общей практики, дерматологи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Ангиома
Ангиома – это собирательное название сосудистых опухолей, исходящих из кровеносных или лимфатических сосудов. Ангиомы могут иметь поверхностную локализацию (на коже и слизистых оболочках), располагаться в мышцах, внутренних органах (сердце, легких, матке, печени, селезенке и др.), сопровождаясь кровотечениями различной интенсивности. Диагностика ангиом основывается на данных осмотра, рентгенологического исследования (ангиографии, лимфангиографии), УЗИ. Поверхностные ангиомы могут быть удалены путем криотерапии, электрокоагуляции, склеротерапии, рентгенотерапии; в других случаях требуется хирургическое вмешательство.
МКБ-10
Общие сведения
Термином «ангиома» в сосудистой хирургии объединяют различного рода аномалии кровеносных (гемангиомы) или лимфатических (лимфангиомы) сосудов. По мнению ряда исследователей, ангиома является промежуточным звеном между опухолью и пороком развития. Ангиомы могут локализоваться в различных тканях и органах, бывают одиночными и множественными (ангиоматоз).
Морфологическую основу ангиомы составляют расширенные кровеносные либо лимфатические сосуды. Размеры и форма ангиом варьируют в широких пределах; гемангиомы имеют красно-синий цвет, лимфангиомы бесцветные. Чаще ангиомы встречаются в детском возрасте, составляя до 70—80% всех врожденных новообразований у детей. Ангиомы склонны к прогрессированию, иногда чрезвычайно быстрому. От ангиомы следует отличать телеангиоэктазии – расширения кровеносных сосудов с наличием артерио-венозных аневризм. Ангиомы располагаются преимущественно на верхней половине туловища, включая голову и шею (до 80% случаев). Реже встречаются ангиомы глотки, легких, век и глазниц, печени, костей, наружных половых органов и пр.
Причины ангиом
В большинстве случаев ангиомы имеют врожденный характер. Считается, что источниками развития ангиом являются персистирующие фетальные анастомозы между артериями и венами. Увеличение ангиомы происходит за счет разрастания сосудов самой опухоли, которые прорастают и разрушают окружающие ткани, подобно росту злокачественных опухолей. Истинные причины возникновения врожденных ангиом не известны.
Иногда ангиомы возникают после травматических повреждений или сопровождают течение других заболеваний (например, цирроза печени или злокачественных новообразований внутренних органов).
Классификация
Прежде всего, различают ангиомы кровеносных сосудов (гемангиомы) и ангиомы лимфатических сосудов (лимфангиомы). С гистологической точки зрения различают мономорфные и полиморфные ангиомы. Мономорфные ангиомы – истинные сосудистые образования, исходящие из того или иного элемента кровеносного сосуда (гемангиоэндотелиомы, гемангиоперицитомы, лейомиомы). Признаком полиморфной ангиомы служит сочетание различных элементов сосудистой стенки, возможен переход одного вида опухоли в другой.
Виды гемангиом
По типу строения различают простые, кавернозные, ветвистые, комбинированные и смешанные ангиомы.
По форме выделяют следующие разновидности ангиом: звездчатая, плоская, узловая, серпигинозная. Обособленно в ряду сосудистых опухолей стоят старческие ангиомы, представляющие множественные мелкие округлые образования розово-красного цвета. Старческие ангиомы появляются после 40 лет.
Виды лимфангиом
Среди лимфангиом выделяют простые, кавернозные и кистозные сосудистые образования.
Симптомы ангиом
Клинические проявления ангиомы зависят от типа сосудистой опухоли, ее локализации, размеров и особенностей течения. Гемангиомы обычно обнаруживаются вскоре после рождения ребенка или в первые месяцы его жизни. У новорожденных девочек ангиомы встречаются в 3-5 раз чаще, чем у мальчиков. У грудных детей может наблюдаться быстрый рост ангиом: так, за 3-4 месяца точечная гемангиома может увеличиться до нескольких сантиметров в диаметре, захватив значительную поверхность.
Сосудистые опухоли могут располагаться на любых участках тела; с учетом локализации различают ангиомы покровных тканей (кожи, подкожной клетчатки, слизистых оболочек полости рта и гениталий), опорно-двигательного аппарата (мышц и костей), внутренних органов (печени, легких и др.). Если наличие гемангиом покровных тканей сопровождается косметическим дефектом, то гемангиомы внутренних органов могут приводить к различного рода нарушениям таких важных функций, как дыхание, питание, зрение, мочеиспускание, дефекация.
Костные гемангиомы могут располагаться в позвоночнике, костях таза, черепа, длинных трубчатых костях конечностей. В костной ткани чаще встречаются множественные кавернозные ангиомы, рост которых может сопровождаться болями, деформацией скелета, патологическими переломами, корешковым синдром и т. д. Особую опасность представляют ангиомы мозга, которые могут приводить к эпилепсии или субарахноидальному кровоизлиянию.
В процессе роста может отмечаться изъязвление и воспаление ангиом с последующим развитием тромбозов и флебитов. Наиболее грозным осложнением служит кровотечение; при травматизации обширных и глубоких ангиом может потребоваться экстренное оперативное вмешательство для остановки кровотечения. В ряде случаев встречается самоизлечение ангиом, связанное со спонтанным тромбированием и запустеванием сосудов, питающих опухоль. При этом ангиома постепенно бледнеет либо полностью исчезает.
Ангиомы из лимфатических сосудов чаще обнаруживаются у детей первого года жизни. Местом их преимущественной локализации служит кожа и подкожная клетчатка. Лимфангиомы локализуются в местах скопления регионарных лимфатических узлов: на шее, языке, губах, щеках, в подмышечной и паховой области, средостении, забрюшинном пространстве, в области корня брыжейки. Они определяются в виде болезненной припухлости, иногда достигающей значительных размеров. В большинстве случаев рост лимфангиом медленный, из осложнений обычно встречается нагноение.
Диагностика
Диагностика поверхностных ангиом в типичных случаях не представляет затруднений и основывается на данных осмотра и пальпации сосудистого образования. Характерная окраска и способность к сокращению при надавливании являются характерными признаками ангиомы. При ангиомах сложных локализаций используется комплекс визуализирующих исследований:
Дифференциальный диагноз лимфангиомы проводят с кистой шеи, спинномозговой грыжей, липомой, тератомой, лимфаденитом шеи.
Лечение ангиом
Абсолютными показаниями к неотложному лечению ангиом являются: быстрый рост опухоли, обширность поражения, локализация сосудистого образования в области головы и шеи, изъязвление или кровотечение, нарушении функционирования пораженного органа. Выжидательная тактика оправдана при признаках спонтанной регрессии сосудистой опухоли.
Ангиома
Общие сведения
Под термином «ангиома», как правило, объединяют одиночные и множественные аномалии (доброкачественные опухоли) из клеток эндотелия и эпителия кровеносных (гемангиомы) и лимфатических (лимфангиомы) сосудов. Этот термин используется для обозначения множества разнородных доброкачественных образований с локализацией в различных органах и тканях.
Морфологически ангиома представляет собой расширенные кровеносные/лимфатические сосуды, формы и размеры которых значительно различаются. Склонны к быстро прогрессирующему росту. В ряде случаев имеет место спонтанная регрессия гемангиом. Преимущественная локализация — голова, шея и верхняя половина туловища (до 80% случаев). В большинстве случаев заболевание носит врожденный характер и чаще встречаются у детей, удельный вес которых в структуре этой группы достигает 70-80% врожденных новообразований.
Клетки опухоли обладают высокой митотической активностью, увеличение размеров ангиомы происходит за счет разрастания и прорастания сосудов опухоли в прилегающие ткани с одновременным их разрушением. Сосудистая опухоль представляет собой потенциальный источник кровотечения, которое может начаться даже при незначительной ее травматизации. Кроме этого, сосудистые опухоли могут изъязвляться и инфицироваться.
Гемангиомы не метастазируют, но часто рецидивируют. Сосудистые опухоли могут развиваться в любых тканях и на всех участках тела. Соответственно с учетом локализации выделяют ангиомы покровных тканей (кожи/подкожной клетчатки, слизистых оболочек полости рта и гениталий), внутренних органов (печени, легких, почек), опорно-двигательного аппарата (костей, мышц), структур нервной системы (в головном и спинном мозге).
Сосудистая опухоль представляет собой потенциальный источник кровотечения, которое может начаться даже при незначительной ее травматизации. Кроме этого, сосудистые опухоли могут изъязвляться, воспалятся с развитием тромбозов/флебитов и инфицироваться. Гемангиомы покровных тканей — это видимый косметический дефект. Гемангиомы во внутренних органах зачастую приводит к нарушениям важных функций организма (дыхания, мочеиспускания, питания, зрения, дефекации).
Кавернозные ангиомы, развивающиеся в костной ткани таза, черепа, позвоночника, длинных трубчатых костях сопровождаются болями, корешковым синдром, патологическими переломами, деформацией скелета. Ангиомы мозга могут приводить к субарахноидальному кровоизлиянию, нарушению психической деятельности, эпилепсии.
Частота встречаемости ангиом в общей человеческой популяции определяется, прежде всего, видом, ангиомы. Так, гемангиома новорожденных (ювенильная гемангиома) выявляется у 2-10 % детей в первый год их жизни. При этом, выявлена достоверная коррекция степени зрелости детей и частотой гемангиом.
Так, у недоношенных детей, вес которых при рождении не превышал 1500 г частота гемангиом достигает 15%, а у детей с весом менее 1000 г их частота возрастает до 22-30%. Гемангиомы у девочек встречаются в 3–5 раз чаще, чем у мальчиков. При этом, 40% всех новообразований у детей подвергаются регрессии в возрасте до 5 лет и 75% — до 7 лет. Гемангиомы тел позвонков в различных отделах позвоночного столба встречаются в 1,5-11 % популяции. Гемангиома головного мозга — 0,3%-0,5% населения, а некоторые формы, например, синдром Стерджа-Веберна всего на уровне 1 случая на 100 тыс. населения.
Патогенез
Однозначного ответа на патогенез гемангиом и процессов, способствующих ускорению пролиферации эндотелиальных клеток не существует. Доказано, что изменения регуляции ангиогенеза (развитие новых кровеносных сосудов) в клетках новообразования происходят на разных стадиях развития гемангиомы. Установлено, что в пролиферативной фазе основными факторами, стимулирующими процесс ангиогенеза, является сосудистый эндотелиальный фактор роста (VEGF) который отвечает за митогенную активность клеток гемангиом и хемоаттрактантный моноцитарный протеин. VEGF — это гликопротеин, являющийся важнейшим стимулятором ангиогенеза в различных по характеристикам тканях, который непосредственно влияет на процесс развития новых кровеносных сосудов и оказывает существенную сосудистую поддержку (выживание незрелых кровеносных сосудов).
Именно гиперэкспрессия VEGF индуцирует процессы опухолевого ангиогенеза. Регуляция уровня VEGF осуществляется такими факторами окружающей среды, как давление, рН и концентрация кислорода. Эти факторы опосредованно через VEGF — стимуляцию способствуют развитию плейотропных реакций, позволяющих клеткам эндотелия сосудов мигрировать, пролиферировать, собираться в трубки, формируя тем самым связанную сосудистую сеть, а сосудам — выживать и усиливать проницаемость своих стенок. Уровень выработки VEGF — фактора прогрессивно снижается после рождения и достигает минимальных показателей в большинстве тканей у взрослых лиц.
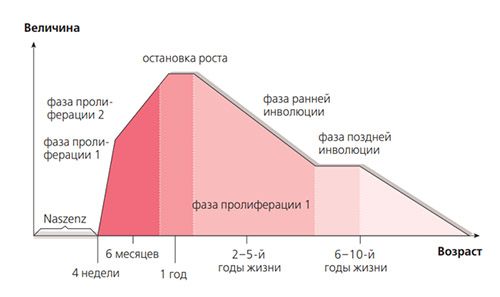
В развитии гемангиом выделяют несколько фаз (рис.1):
Фазы развития ангиом
Переход от одной фазе к другой регулируется факторами, оказывающим влияние на процесс ангиогенеза и коллагенообразования, что приводит к морфологическим изменениям ткани опухоли (сосудистый фактор эндотелиального роста А, факторы зрелости эндотелия CD31, фибробластный фактор роста, тканевые ингибиторы металлопротеиназ, моноцитарный хемоактивный протеин-1, матриксная металлопротеиназа, интерлейкин, коллагеназы 4 типа и другие). Теоретически способствовать возникновению гемангиомы может как уменьшение ингибиторов ангиогенеза, так и увеличение выработки стимулирующих факторов.
Классификация
Классификация ангиом базируется на различных признаках. В зависимости от вида сосудов различают гемангиомы (опухоли кровеносных сосудов) и лимфангиомы (опухоли лимфатических сосудов).
По гистологическому признаку различают:
По типу строения опухоли выделяют:
По форме различают плоские, серповидные, узловые, звездчатые ангиомы.
Причины появления ангиомы
Достоверные причины появления ангиом до настоящего времени не найдены. Однако, по существующим данным они имеют врожденный характер и связаны с нарушением регуляции процесса ангиогенеза у плода на ранней стадии беременности (5–8 неделя) и обусловлены утратой сигналов, ингибирующих ангиогенез или преобладанием сигналов, ингибирующих апоптоз или способствующих ангиогенезу. То есть, у плода развивается нарушение процесса перехода артериол в венулы, в результате чего образуется артериовенозная мальформация (артерия напрямую связана с веной). Потенциально инициирующим фактором может служить гипоксия плаценты. В редких случаях выявлялись соматические мутации в некоторых генах — факторах роста сосудов: рецептор фактора роста фибробластов (FGFR-4), тромбоцитарный фактор роста β (PDGF-β). В случае спонтанно развивающихся гемангиом на некоторых хромосомных участках 5q31–33 обнаруживалась «утрата гетерозиготности».
Предполагается, что такие факторы, как сильные постоянные стрессы, обширные и частые травмы, употребление алкоголя в период беременности, прием некоторых лекарственных препаратов способных повлиять на рост ангиомы.
Симптомы
Клиническая симптоматика ангиом зависит от целого ряда факторов: вида ангиомы, места ее расположения, скорости роста и размеров, характера. Ниже дана характеристика отдельных видов ангиом.
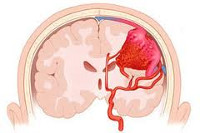
Ангиома головного мозга
Выделяют несколько типов сосудистых нарушений головного мозга – артериовенозные, кавернозные, капиллярные телеангиоэктазии и венозные гемангиомы. Могут развиваться в любой части головного мозга, но в отличии от артериовенозных ангиом, которые вызваны высокоскоростным кровотоком из артерий в вены для других типов новообразований характерный низкий кровоток. При этом, для них характерно вовлечение в процесс только одного вида сосудов.
Наибольшую опасность представляют артериовенозный тип нарушений, которые могут проявляться по геморрагическому типу (встречается в 70% случаев) и торпидному типу. При геморрагическом типе размер клубка переплетенных сосудов незначительных размеров, в отличии от торпедного типа, при котором узел сосудов значительно больших размеров, который получает кровоснабжение от средней мозговой артерии. Эффект сосудистых нарушений в головном мозге обусловлен несколькими факторами:
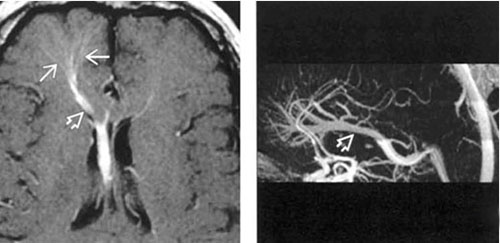
Венозная ангиома головного мозга
Такое образование состоит из патологически расширенных вен. Множественные ВА встречаются редко (в 2,5 — 9% случаев), чаще это единичные образования, локализующиеся преимущественно в белом веществе больших полушарий/мозжечка. Обнаруживаются в основном случайно при МРТ/КТ. Формирующие сосудистое образование вены имеют форму лучей, наподобие головы медузы, колеса велосипеда. Венозные ангиомы микроскопически представлены расширенными венозными каналами с утолщёнными и гиалинизироваными стенками. В атипичных случаях может присутствовать артериальный компонент.
Венозная ангиома головного мозга
При венозных ангиомах функции сосудов практически не нарушены, часто протекают бессимптомно или со слабо выраженной неврологической симптоматикой. Так венозная ангиома правой лобной доли может проявляться в виде головокружения, головной боли в передней области головы, слабостью, тошнотой, нарушения речи, парезов, нарушения чувствительности, однако чаще протекает бессимптомно.
Инсульт при венозной ангиоме правой лобной доли — чрезвычайно редкое явление. Риск кровоизлияния очень низок и по данным разных авторов варьирует в пределах 0,22%-0,34% случаев в год. На энцефалограмме — часто определяется повышенная судорожная активность с наличием локальных эпилептиформных нарушений в правой височной области.
Кавернозная ангиома головного мозга
Клиническая симптоматика в значительной степени зависит от локализации каверном. Наиболее типичными из являются припадки эпилептического типа и развивающиеся очаговые неврологические симптомы, которые могут возникать на фоне общемозговой симптоматики и при отсутствии таковой. Основными жалобами являются субъективные неспецифические симптомы в виде головных болей. Эпилептические припадки возникают преимущественно у пациентов с супратенториальными каверномами. Течение эпилептического синдрома варьирует от очень редких приступов до часто возникающих припадков разной длительности и интенсивности с постепенным формированием фармакорезистентности.
Очаговые симптомы характерны для каверном с локализацией в глубинных отделах (ствола мозга ствола мозга/мозжечка) и диэнцефальной области больших полушарий, включающие бульбарные/псевдобульбарные симптомы и выраженные глазодвигательные расстройства.
В большинстве случаев кавернозная ангиома протекает в различных сочетаниях и степени выраженности эпилептических и очаговых проявлений. Неврологический дефицит в виде нарушений сознания, гемипареза, как правило является следствием кровоизлияния, риск возникновения которого по различным данным, колеблется в пределах 4,0-23,5, а риск повторного кровоизлияния составляет в среднем 30%.
Ангиома спинного мозга
Неврологические проявления ангиомы спинного мозга чрезвычайно вариабельны и определяются локализацией сосудистой опухоли и ее типом:
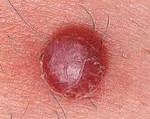
Ангиома кожи или красная родинка
У взрослых встречается довольно часто, но прогрессирует редко. Достигая размеров 20-30 мм, она не является угрозой для здоровья. Но гемангиома кожи лица или других открытых участков тела представляет косметический дефект. В редких случаях красная родинка на теле при частых повреждениях может нагнаиваться или кровоточить, тогда стоит вопрос об удалении. Также ангиомы могут локализоваться на слизистых оболочках. По строению и внешнему виду красные родинки отличаются. Различают несколько видов:
Фото ангиомы кожи (простая форма)
Важно то, что при наклонах туловища опухоль увеличивается (усиливается приток крови) и уменьшается при возвращении туловища в обычное положение. Точно также она уменьшается в размерах при давлении на нее, но быстро восстанавливается. Кавернозное образование рассматривается как этап развития простой капиллярной ангиомы с образованием каверн (полостей). Кровь, находящаяся в них, образует мелкие тромбы в виду замедленного тока. Тромботические массы со временем прорастают соединительной тканью с формированием перегородок. Опасность этой формы заключается в склонности к кровотечениям при травмировании.
Бациллярный ангиоматоз
Характерен для атипичного течения доброкачественного лимфоретикулеза (болезнь кошачьих царапин). Встречается у пациентов старше 60 лет или иммуноскомпрометированных лиц (ВИЧ инфицированных). Течение болезни кошачьих царапин доброкачественное и часто проходит самостоятельно, но у данной группы лиц заболевание осложняется вовлечением сосудов кожи и отдаленных лимфатических узлов.
Доброкачественный лимфоретикулез возникает у лиц, контактировавших с кошками — все заболевшие отмечают наличие царапин или укусов. Возбудителями являются внутриклеточные микроорганизмы рода Bartonella. Резервуаром инфекции являются кошки — у них заболевание протекает бессимптомно. Возбудитель кошкам передается блохами. У человека имеется большая вероятность заражения от котят до 1 года, поскольку они чаще бывают инфицированы. Большая часть случаев инфицирования человека приходится на осенне-зимний период.
Через 3-7 дней после заражения формируются красно-коричневые папулы 3-5 мм, которые со временем наполняются мутным содержимым. После их вскрытия образуются язвочки и корочки. Через три недели, когда высыпания проходят, значительно увеличиваются лимфоузлы — от 1 до 8-10 см. Это характерный симптом болезни. Наиболее часто поражаются локтевые, шейные, подмышечные, подчелюстные и бедренные лимфатические узлы. Они плотные, болезненные и над ними гиперемирована кожа. Лимфаденопатия разрешается самостоятельно в течение 2-4 месяцев, но иногда продолжается до 12 месяцев. Нередко лимфоузлы нагнаиваются и образуются свищи, поэтому возникает необходимость их вскрытия. Помимо этого, больного беспокоит недомогание, слабость, отсутствие аппетита, повышенная температура, головная и суставная боль.
В организме человека бартонеллы внедряются в эндотелиальные клетки сосудов. Особенностью возбудителя является способность стимулировать разрастание клеток эндотелия и мелких капилляров, что приводит к ангиоматозу. В местах прикрепления бартонелл формируются скопления микроорганизмов, возникает воспалительная реакция с последующим разрастанием эндотелия сосудов.
Бациллярный ангиоматоз протекает с образованием безболезненных сосудистых образований (одиночных или множественных) в виде коричневатых папул на ножке, которые локализуются на различных участках тела. Образования разрастаются, возвышаются над кожей и иногда достигают величины фасоли. Поверхность их покрыта истонченным эпителием, при повреждении которого появляется кровоточивость. Иногда узелки могут быть пигментированными (имеют черный цвет) и покрыты чешуйками с едва различимым присутствием кровеносных сосудов.
При подкожном расположении сосудистых разрастаний образуются узловатые сплетения в виде глубоких узлов с покраснением кожи над ними. Узлы могут изъязвляться и инфицироваться. Бациллярный ангиоматоз кожи должен рассматривается как маркер поражения внутренних органов (печень, желудок, тонкий и толстый кишечник).
Следует упомянуть отдельные врожденные синдромы, характеризующиеся сочетанным ангиоматозом: нервной системы, кожи, глаз и даже внутренних органов.
Синдром Гиппеля-Линдау
Это системный церебровисцеральный ангиоматоз: ангиомы мозжечка сочетаются с гемангиомами спинного мозга, сетчатки глаз и множественными кистами почек, легких и поджелудочной железы, феохромоцитомой или почечноклеточной карциномой. На коже лица встречаются ангиоматозные невусы. Сосудистые опухоли могут быть доброкачественными и злокачественными. Кардинальными признаками синдрома является ангиома сетчатки и ангиобластома мозжечка. Преимущественное ангиоматозное поражение мозжечка обозначают опухолью Линдау, а ангиоматоз сетчатки — опухоль Гиппеля.
Болезнь Гиппеля-Линдау наследственная и обусловлена мутациями генов. Возраст, при котором может проявиться заболевание, колеблется от младенчества до 70 лет. У лиц с генной мутацией заболевание развивается к 65 годам с вероятностью 95%. Это заболевание встречается у лиц мужского пола. Для него характерно прогрессирующее течение: в детском возрасте протекает благоприятно, но в 35–40 лет приобретает злокачественное течение.
Клиническая картина чаще всего развивается в 18-50 лет, хотя в детском возрасте могут наблюдаться нарушения зрения, поскольку наиболее раннее проявление болезни — ретинальная ангиома. Ангиомы сетчатки представляют собой скопления ангиобластных клеток, но клинически проявляются при выраженном росте опухоли. При поражении сетчатки обнаруживаются расширенные сосуды глазного дна, застойные диски зрительных нервов. На поздних стадиях заболевания может развиться отслойка сетчатки, кровоизлияния в стекловидное тело и глаукома. Начало неврологических расстройств отмечается в 20-40 лет. В зависимости от локализации процесса появляются головокружение, головная боль, рвота и тошнота.
Выявляется пошатывание при ходьбе, нарушения координации, скандированная речь. Поражение внутренних органов характеризуется различными аномалиями. Чаще всего при синдроме Гиппеля-Линдау обнаруживается поликистоз почек, опухоли надпочечников или гипернефромы. Именно эти поражения приводят к летальному исходу. Кисты в поджелудочной железе и печени не проявляют себя и обнаруживаются случайно при компьютерной томографии внутренних органов.
Синдром Стерджа-Вебера
Это врожденный ангиоматоз мозговых оболочек и кожи, а также поражение глаз (глаукома). Обычно ангиоматоз лица и мозговых оболочек находятся на одной стороне. Триада синдрома («пламенеющий невус», нарушения зрения, неврологическая симптоматика) наблюдается у пятой части больных.
Характерным и ярким признаком синдрома Стерджа-Вебера являются ангиоматозные изменения кожи лица. Врожденное сосудистое пятно локализуется в области скулы и под глазницей. Со временем оно может увеличиваться в размерах.
Сосудистые пятна плоские, вишнево-красного цвета и исчезают при надавливании, что говорит о сосудистом их происхождении. Иногда они приподняты над кожей в виде клубничной ягоды. Ангиомы могут быть в виде мелких рассеянных очагов или сливаться в большое пятно, который называют «пламенеющий невус». Ангиоматоз иногда охватывает полость носа, рта и глотку. В 40% сосудистые образования на лице сочетаются с поражением сосудов туловища и конечностей.
Наличие ангиоматоза верхнего века указывает на повреждение мозга. Ангиоматоз мягкой мозговой оболочки чаще всего локализуется в затылочных и заднетеменных отделах. В 75%-85% случаев он клинически проявляется эпилептическими припадками, которые появляются на первом-втором году жизни.
Характерны эпиприступы по джексоновскому типу — судороги конечностей, противоположных по расположению ангиоматоза оболочек мозга и кожи лица. После каждого приступа возникает преходящий гемипарез, который со временем нарастает. У ребенка отмечается атрофия конечностей этой половины и отставание роста. В раннем возрасте развивается гидроцефалия, сама эпилепсия приводит к задержке развития психики и со временем нарастает умственная отсталость.
Со стороны глаз наблюдаются ангиомы сосудистой оболочки глаза (хориоидные ангиомы), колобомы (дефект структур глаза), глаукома, которая встречается у трети больных. В последствии глаукома вызывает помутнение роговицы.
Анализы и диагностика
Диагностическое обследование включает:
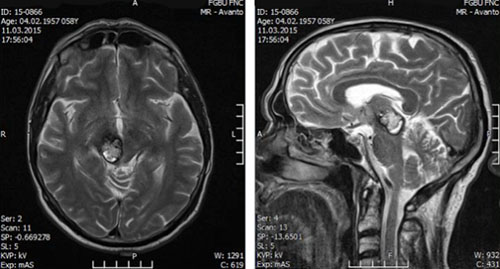
Самым точным методом является МРТ, позволяющая выявить особенности строения мальформации и изменения ткани вокруг нее. Специфичность данного обследования составляет 96%. За счет повторных кровоизлияний сосудистое образование имеет яркое ядро и темное кольцо вокруг.
По данным КТ определяются округлые очаги, диаметр которых от 1 до 3–5 см. При внутримозговой гематоме выявляется дислокация срединных структур головного мозга. Часто обнаруживаются кальцификаты, а иногда — полностью кальцифицированные сосудистые образования, которые называют «мозговой камень». При контрастировании отмечается незначительное накопление контрастного вещества. При невозможности проведения МРТ, компьютерная томография используется как быстрый метод диагностики кровоизлияния из сосудистого образования.
Информативность ангиографии минимальная. Но метод используется для дифференциального диагноза периферической аневризмы и каверномы.
При локализации гемангиом в телах позвоночника высоко информативны:
При локализации ангиом в телах позвонков рентгенологическое обследование выявляет исчерченность тел позвонка, очаги распада и склероза костной ткани, появление ячеистой структуры кости («медовые соты»).
Компьютерная томография выявляет поражение тела позвонка в виде ячеистой структуры со склерозированными грубыми трабекулами. При МРТ тел позвонков обнаруживается «пятнистый» высокий сигнал (в Т1 и Т2). По данным спинальной ангиографии обнаруживали усиленную васкуляризацию образования, питание которого осуществляется из межреберных артерий.
Лечение
Многообразие форм и локализаций ангиом требуют различных методов лечения или их сочетаний. Кожная гемангиома носит характер больше косметического дефекта. При локализации ее на веках, носу, ушной раковине, слизистой полости рта, помимо косметических проблем, возникают еще и нарушения функций этих органов. Методы лечения можно разделить на медикаментозные (общее воздействие на ангиогенез) и локальные (хирургические и аппаратные).
Медикаментозное лечение рекомендуется только при быстром росте образования, расположении в зоне сосудисто-нервного пучка, обширности поражения, риске сдавления жизненно важных органов или наличии выраженного косметического дефекта. Проводится гормонами, цитостатиками, интерферонами и бета-блокаторами.
Гормональная терапия эффективна у детей первого полугодия жизни. Механизм действия сводится развитию межсосудистой соединительной ткани и повышение коллагенообразования. Образованная соединительная ткань сдавливает сосуды, они атрофируются и запустевают, что в конечном счете ведет к исчезновению сосудистых образований.
Продолжительность курса — 28 дней. После перерыва в 2 месяца возможно проведение повторных курсов. Некоторым больным достаточно два курса лечения гормонами, а некоторым — четыре. Уже после первой недели лечения отмечаются признаки уменьшения ангиом и их побледнение. К окончанию курса прекращался рост образований, и они уменьшались в объеме, появлялись бледные участки здоровой кожи. Прежде всего на гормонотерапию реагируют возвышающиеся участки образований. При высокой эффективности этого метода (98%) полного косметического результата достичь невозможно, поэтому применяются и другие методы.
Из интерферонов применяются интерфероны альфа 2а и 2в, которые обеспечивают обратное развитие опухоли за счет подавления продукции коллагена. Индукторы интерферона могут быть использованы местно в виде мази (Имиквимод). Однако длительное (3-4 месяца) применение мази вызывает раздражение и изъязвление кожи. Применение цитостатиков не нашло должного распространения, поскольку они обладают рядом побочных действий, в том числе и возможностью провоцировать ангиосаркомы.
Достаточно эффективным оказалось применение бета-адреноблокаторов внутрь (Пропранолол, Атенолол). Их действие заключается в сужении сосудов, остановке процессов ангиогенеза и провоцировании гибели клеток аномально разросшихся сосудов. Лечение проводится не менее полугода с постепенным снижением дозы. При поверзностных и небольших по размерам гемангиомах могут применяться крем (2% Пропраналол и 0,5-1% гель Тимолол) в течение 5-6 месяцев. В ряде случаев необходима комбинация с другими методами лечения. Из побочных действий следует указать бронхоспазм, урежение пульса, снижение давления, снижение уровня сахара.
Используется также компрессионная терапия — постоянная и периодическая. Сдавление сосудистого образования вызывает запустение сосудов, повреждение сосудов и тромбоз. Все эти факторы способствуют обратному развитию опухоли.