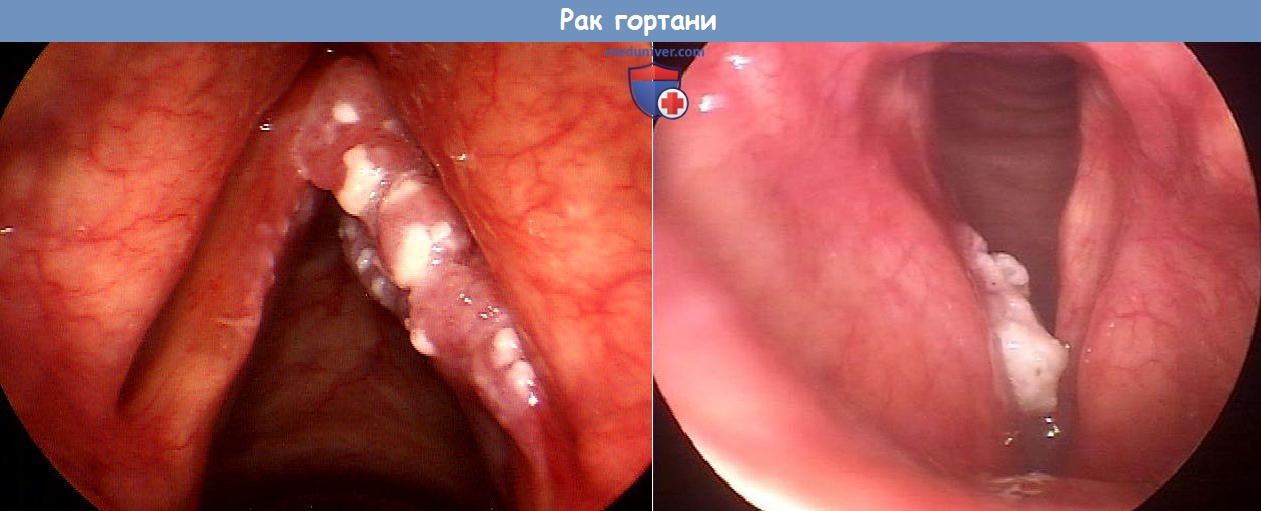
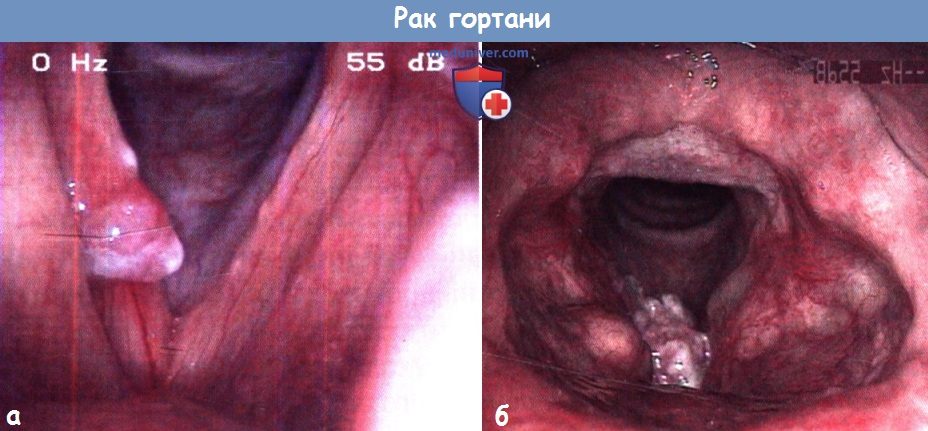
злокачественное новообразование гортани код по мкб 10
Злокачественное новообразование гортани (C32)
Голосовой складки (истинной) БДУ
Черпалонадгортанной складки гортанной части
Надгортанника (участника над подъязычной костью) БДУ
Ложных голосовых складок
Задней (гортанной) поверхности надгортанника
Желудочковой складки гортани
[см. примечание 5 в блоке C00-D48]
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Злокачественное новообразование гортани код по мкб 10
На долю рака гортани приходится примерно 40% всех злокачественных опухолей головы и шеи. Он обычно развивается у лиц в возрасте 45—75 лет. Мужчины заболевают в 10 раз чаще женщин. С 1990 г. наметилась тенденция к снижению смертности от рака гортани, хотя абсолютное число смертей увеличилось, что объясняется увеличением средней продолжительности жизни.
Эти симптомы могут быть как изолированными, так и появляться в различных сочетаниях. Возможны метастазы в регионарные лимфатические узлы.
P.S. Если охриплость голоса не проходит в течение 2-3 нед., больному следует обязательно проконсультироваться у оториноларинголога.
б) Причины и механизмы развития. Инвазивный рак гортани может развиться из эпителиальной дисплазии и особенно рака in situ. Более чем в 90% случаев рак гортани представляет собой ороговевающий или неороговевающий плоскоклеточный рак. К редким формам рака гортани относятся бородавчатый рак, аденокарцинома, карциносаркома, фибросаркома и хондросаркома.
Большинство больных раком гортани были или являются заядлыми курильщиками и зачастую злоупотребляют алкоголем. К более редким этиологическим факторам относятся хроническая интоксикация соединениями хрома, никеля и урана, а также работа на производстве асбеста, радиоактивное облучение.
Выявлены различия в локализации опухоли в пределах гортани в зависимости от географии региона и этнического состава населения. Например, рак надскладочного пространства чаще встречается в Испании и некоторых районах Африки, чем в Германии.
Рак гортани инфильтрирует слизистую оболочку и подслизистые ткани и метастазирует по лимфатическим путям и через кровь. Пределы распространения рака гортани по сосудам детерминированы эмбриологически. Рак надскладочного пространства обычно ограничивается этим отделом гортани и распространяется кпереди в преднадгортанное пространство.
Рак голосовых складок прорастает в подскладочное пространство чаще, чем в надскладочное. Рак «трансщелевого» пространства представляет собой рак голосовых складок, желудочка гортани и складок преддверия. Точно установить место его возникновения бывает невозможно. Особенности строения сети лимфатических сосудов гортани влияют на частоту поражения регионарных лимфатических узлов метастазами.
При одностороннем поражении голосовой складки раком перекрестные метастазы в лимфатические узлы противоположной стороны наблюдаются редко. Если опухоль затрагивает противоположную голосовую складку, переходя через переднюю или заднюю спайки, или распространяется на трахею, или исходит из надскладочного пространства, то двусторонние метастазы выявляют чаще.
При первичном обращении больных раком гортани отдаленные метастазы наблюдаются относительно редко. Возможны также случаи синхронного или метахронного рака дыхательных путей и ЖК Г.
в) Диагностика. Диагноз основывается на результатах непрямой ларингоскопии, видеоларингоскопии и стробоскопии. Во время исследования необходимо установить место и протяженность опухоли и подвижность голосовых складок. Микроларингоскопия позволяет точно установить место и протяженность опухоли, а также осмотреть расположенные под углом к ларингоскопу и труднодоступные желудочки гортани и грушевидные карманы и описать внешний вид опухоли, в частности ее нодулярность, характер роста (экзофитный или эндофитный), наличие гранулем или изъязвлений. Для оценки глубины прорастания выполняют КТ и МРТ.
г) Дифференциальный диагноз. Хронический ларингит и его особые формы, доброкачественные опухоли гортани.
Эти методы лечения часто сочетают друг с другом. Химиотерапия без других методов лечения при раке гортани неэффективна, но ее часто назначают вместе с лучевой терапией. Пятилетняя выживаемость при таком подходе составляет 10%. Лучевую терапию проводят только дистанционно, используя в качестве источника мегавольтного излучения кобальт. За исключением случаев, когда опухоль соответствует стадии T1N0 и в некоторых случаях T2N0 и особенно при наличии метастазов в лимфатические узлы, хирургическое лечение более предпочтительно по сравнению с лучевой терапией.
У больных с далекозашедшими стадиями заболевания наилучшие результаты дает комбинированное лечение: хирургическое вмешательство в сочетании с химиолучевой терапией.
К осложнениям после лучевой терапии относятся стойкий отек, затрудняющий объективную оценку состояния тканей в области шеи и выявление рецидивов. Причиной развития отека обычно бывает лучевой некроз хрящей (хондрорадионекроз), который может потребовать выполнения ларингэктомии. К другим осложнениям относятся дисфагия, агевзия, ксеростомия и синдром «сухого глаза».
У больных, которым хирургическое вмешательство выполняют после полного курса лучевой терапии, условия для заживления раны значительно хуже и прогноз менее благоприятный.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Опухоли гортани: симптомы, диагностика и лечение в Юсуповской больнице
В человеческой гортани, как и в любом другом органе, могут сформироваться новообразования. Это происходит под влиянием различных факторов, способствующих разрастанию тканей или их перерождению. В этом случае важно как можно скорее обнаружить и устранить проблему, ведь опухоль может быть опасна для здоровья и даже жизни. Опухоли гортани подразделяются на доброкачественные и злокачественные.
Онкологическое отделение Юсуповская больницы занимается диагностикой и лечением различных доброкачественных либо злокачественных опухолей. На базе клиники есть современное оборудование экспертного класса, с помощью которого осуществляется точнейшая визуализация патологического процесса с указанием его размеров, вовлечения других органов и стадии метастазирования. Врачи-онкологи применяют только стандартизированные протоколы лечения, одобренные во всем мире.
Доброкачественные новообразования гортани
Для доброкачественных новообразований характерны медленное разрастание тканей, отсутствие метастазов или прорастания в окружающие ткани и отсутствие бесконтрольного роста. Они могут быть врожденными или приобретенными (то есть появляться в течение жизни). Происходят доброкачественные опухоли из различных тканевых структур: сосудов, хрящевой и соединительной ткани, нервных окончаний, слизистой железы. Зачастую развитие врожденной опухоли связано с генетической предрасположенностью, действием тератогенных факторов на плод во время беременности (краснуха, токсоплазмоз, сифилис, ВИЧ, препараты, обладающие эмбриотоксическим действием, радиация). Приобретенные опухоли появляются при нарушении работы иммунной и эндокринной систем, курении, вдыхании мелкодисперсной пыли, чрезмерных нагрузках на голосовые связки.
Основным клиническим проявлением новообразования гортани является изменение голоса (охриплость, осиплость). Также пациенты могут жаловаться на першение, дискомфорт в горле и частый кашель. Симптомы данной патологии во многом зависят от вида, размера и локализации опухоли. Существуют следующие разновидности доброкачественных опухолей гортани:
Липомы — это новообразования, состоящие из жировой ткани, в большинстве случаев они желтого цвета и расположены на ножке.
Хондромы — это доброкачественные опухоли, которые происходят из хрящевой ткани. Они имеют твердую консистенцию и склонны к малигнизации.
Фибромы гортани образуются из соединительных тканей. Фибромы имеют сферическую форму и локализируются на верхней поверхности или со стороны свободного края голосовой связки. Эти новообразования могут иметь размер от 5 до 15 мм. Данные опухоли располагаются на ножке, у них, как правило, гладкая поверхность серого оттенка. Иногда в фиброме может быть много кровеносных сосудов, в таком случае ее окраска приобретает красный оттенок. Симптомом фибромы является изменение голоса, если новообразование имеет большие размеры — возможно нарушение дыхания.
Ангиомы гортани имеют преимущественно врожденную этиологию и развиваются из клеток сосудистых тканей. Чаще всего встречаются единичные новообразования.
Особенностью опухолей, развивающихся из кровеносных сосудов (гемангиом) является способность прорастания в близлежащие ткани и частые геморрагии. Такие новообразования окрашены в красный цвет.
Опухоли из лимфатических клеток (лимфангиомы) не склонны к инвазивному росту, цвет их окраски обычно желтоватый.
Папилломы гортани появляются у взрослых, представлены плотными грибкообразными выростами с широким основанием. Такие новообразования чаще являются единичными. Цвет папиллом варьируется от белесоватого до красного, в зависимости от интенсивности их кровоснабжения. Иногда папилломы склонны к распространению на слизистую трахеи.
В детском возрасте могут наблюдаться ювенильные папилломы, чаще всего они появляются у детей от года до пяти лет, склонны к самостоятельному исчезновению в период полового созревания ребенка. Часто у детей развиваются множественные папилломы, поражающие обширные участки слизистой гортани, такое явление называется папилломатозом – визуально он напоминает цветную капусту. Обычно патологический процесс локализируется на голосовых складках, но в некоторых случаях возможно его распространение на подскладочную область, надгортанник, трахею или черпаловидные складки.
Кисты гортани, как и ангиомы, в большинстве случаев имеют врожденный характер. Механизм развития кист заключается в видоизменении жаберных щелей в процессе нарушений эмбрионального развития плода. При закупорке выводных протоков слизистой оболочки гортани возможно развитие ретенционных кист. Ретенционные кисты встречаются только в детском возрасте. Данный вид доброкачественных новообразований редко достигает больших размеров, поэтому им свойственно бессимптомное течение.
Выраженность болевого синдрома при доброкачественных опухолях зависит от размера и локализации опухолевого процесса. На ранних стадиях развития этот вид опухолей имеет бессимптомное течение. По мере разрастания, происходит сдавливание близлежащих тканей, сосудов и нервных окончаний, приводящее к появлению тянущей, ноющей боли.
Злокачественные новообразования гортани
Среди общего числа больных злокачественными заболеваниями, рак гортани занимает восьмое место, а среди опухолей верхних дыхательных путей – первое. Число больных раком гортани в России ежегодно увеличивается на 8-10 %. В основном это заболевание встречается у людей в возрасте 40-60 лет. Мужчины в 15-20 раз чаще страдают от рака гортани. Распространенной разновидностью данной онкогенной патологии является плоскоклеточный рак гортани, который диагностируется в 95% случаев.
Плоскоклеточный ороговевающий рак гортани
Злокачественная опухоль может развиться в любой части горла, однако в большинстве случаев новообразования локализованы в глотке и надгортаннике. Плоскоклеточный рак горла представлен двумя формами: ороговевающий и неороговевающий, отличающимися гистологическим строением.
Плоскоклеточный ороговевающий рак формируется из клеток эпителия, склонных к ороговению. Данная форма заболевания отличается медленным течением и редкими метастазами. В сравнении с неороговевающей формой, злокачественное образование легче поддается комплексному лечению.
Плоскоклеточная ороговевающая онкология представляет собой бугристое образование с четкими границами, которая покрывается мельчайшими чешуйками. Пораженная область может иметь различные размер и форму. Опасность данной формы рака горла заключается в том, что при неправильном лечении метастазы могут проникнуть в лимфатические узлы.
Плоскоклеточный ороговевающий рак гортани успешно поддается лечению. После оперативного удаления опухоли и проведения химиотерапии на начальной стадии патологического процесса прогноз выживаемости достигает 98%.
Врачи-онкологи Юсуповской больницы с особым вниманием относятся к пациентам, у которых диагностирована онкология. Важнейшей задачей специалистов клиники онкологии является сохранении способности пациентов с раком горла полноценно питаться и разговаривать.
Плоскоклеточный неороговевающий рак гортани
Наиболее сложная и длительная терапия требуется пациентам, у которых диагностирован плоскоклеточный неороговевающий рак гортани. Для данной разновидности злокачественной опухоли характерны эрозии и изъязвления на поверхности новообразования.
При неороговевающем раке врачами-онкологами отмечается быстрый рост опухоли и ее распространение в близлежащие анатомические структуры. Прогноз при данной форме менее благоприятен, что объясняется ранним метастазированием.
Врачи-онкологи Юсуповской больницы имеют большой опыт лечения различных форм плоскоклеточного рака. Комплексные программы терапии, разрабатываемые для пациентов, основаны на научно-обоснованных методиках. Специалисты клиники онкологии обращают внимание пациентов, что самостоятельно диагностировать заболевание невозможно, поэтому для прохождения обследования следует обращаться в диагностический центр Юсуповской больницы.
Причины развития заболевания
Раку гортани всегда предшествуют изменения органа или тканей, которые обычно вызываются такими неблагоприятными факторами (или их сочетанием), как:
Симптомы
Признаки заболевания весьма разнообразны и зависят от формы и места роста опухоли, степени ее распространения. Начальный период заболевания характеризуется незначительными и часто скрыто протекающими симптомами. Должны насторожить следующие симптомы:
Диагностика
Гортань и гортаноглотка расположены глубоко, поэтому диагностика представляет определенные трудности. С помощью специального инструмента, представляющего собой гибкую тонкую трубку с осветителем, тщательно исследуют полость носа, гортань и гортаноглотку. В случае выявления подозрительного очага или опухоли выполняется биопсия (взятие кусочка ткани для исследования). В клинике онкологии Юсуповской больницы используют следующие инструментальные методы диагностики опухолевидных образований гортани:
По рекомендации клинического онколога может быть назначено исследование ПЭТ-КТ для определения стадии болезни (если необходимо уточнить тактику лечения), а также для оценки ответа на проведенное лечение (как правило, через 9-12 недель после его завершения).
Лечение
Лечение может быть консервативным или хирургическим, что зависит от локализации опухоли в гортани и ее величины. В настоящее время уже недостаточно просто вылечить больного. Врачи стараются сохранить гортань. Поэтому лечение обычно начинают с консервативного (лучевого или химиолучевого) лечения. Доброкачественные новообразования гортани требуют только планового хирургического лечения. Удаление осуществляется под местной анестезией, если новообразование находится ниже ключицы, все что выше – только с интубацией.
Тактику лечения больных раком гортани выстраивает клинический онколог. При этом учитываются тип опухоли, степень распространения заболевания, текущее состояние больного, его возраст, сопутствующие патологии. При необходимости могут применяться все методы лечения больных раком гортани и гортаноглотки: операция, облучение (радиотерапия рака гортани) и химиотерапия рака гортани. Как самостоятельный метод лечения при раке гортани химиотерапия не применяется. Ее сочетание с лучевым или хирургическим методами значительно улучшает результаты. Часто используется комбинированный метод лечения – радиотерапия рака гортани, химиотерапия и оперативное вмешательство.
После основного лечения рака горла специалисты Юсуповской больницы проводят реабилитацию, направленную на восстановление утраченных функций и улучшение общего состояния больного. Решение эстетических проблем является важной задачей при раке горла, которую успешно выполняют хирурги Юсуповской больницы.
Если у Вас диагностировали плоскоклеточный рак гортани или существуют подозрения на данное заболевание, обратитесь в клинику онкологии Юсуповской больницы. Высококвалифицированные специалисты помогут Вам в решении любой онкологической проблемы.
Рак гортани. Клинические рекомендации.
Рак гортани
Оглавление
Ключевые слова
? дистанционная лучевая терапия
Список сокращений
ВПЧ – вирус папилломы человека
ВОЗ – Всемирная организация здравоохранения
ДЛТ – дистанционная лучевая терапия
КТ – компьютерная томография
ЛТ – лучевая терапия
ЛУ – лимфатический узел
МРТ – магнитно-резонансная томография
НПВП – нестероидные противовоспалительные препараты
НПФ –неблагоприятные прогностические факторы
ПЭТ – позитронно-эмиссионная томография
РОД – разовая очаговая доза
СОД – суммарная очаговая доза
ТАБ – тонкоигольная аспирационная биопсия
УД – уровень доказательности
УЗИ – ультразвуковое исследование
ХЛТ – химиолучевая терапия
TNM — (аббревиатура от tumor, nodus и metastasis) международная классификация стадий развития раковых опухолей
Термины и определения
Надскладочный отдел гортани: гортанная поверхность надгортанника (включая верхушку), черпалонадгортанные связки, черапловидные хрящи и межчерпаловидная область, часть надгортанника ниже подъязычной кости (фиксированный отдел), вестибулярные складки, гортанные желудочки.
Складочный отдел: голосовые складки, передняя комиссура, задняя комиссура
Подскладочный отдел: боковые стенки, подкомиссуральная область, залняя стенка – внутренняя поверхность печатки перстневидного хряща.
1. Краткая информация
1.1 Определение
Рак гортани – злокачественная опухоль, развивающаяся из элементов неороговевающего эпителия гортани.
1.2 Этиология 1
В большинстве случаев в анамнезе больных отмечается длительный период курения, употребления алкоголя, работы в условиях повышенной запылённости (текстильное производство), вдыхание вредных канцерогенных веществ (нефти, продуктов ее перегонки, бензола, фенольных смол, асбеста). Высокий риск озлокачествления отмечается при папилломах (ВПЧ-ассоциированный рак), рецидивирующем папилломатозе, пахидермии, дискератозе. Кроме того, к факторам риска относятся хронические воспалительные процессы (ларингиты).
1.3 Эпидемиология 1
Стандартизованные показатели заболеваемости раком гортани в РФ в 2015 году среди мужчин составила 6,69 на 100 тыс. населения, среди женщин 0,33 на 100 тыс. населения, а показатели смертности – 4,01 и 0,18 на 100 тыс. соответственно.
1.4 Кодирование по МКБ 10
С32.0– Злокачественное новообразование собственно голосового аппарата
C32.1 – Злокачественное новообразование над собственно голосовым аппаратом
С32.2 – Злокачественное новообразование под собственно голосовым аппаратом
С32.3 – Злокачественное новообразование хрящей гортани
С32.8 – Злокачественное новообразование, выходящее за пределы одной и более вышеуказанных локализаций
С32.9 – Злокачественное образование гортани неуточненное
Степень распространенности эпителиальных злокачественных опухолей ротоглотки представлена в классификации TNM 2009 г.
Плоскоклеточный рак составляет основную группу злокачественных новообразований гортани (98%).
TNM Клиническая классификация
Символ Т содержит следующие градации:
TX Недостаточно данных для оценки первичной опухоли
T0 Первичная опухоль не определяется
Tis Преинвазивная карцинома (Carcinoma in situ)
Т2 — Опухоль поражает слизистую оболочку нескольких анатомических частей надсвязочной или связочной областей, или область вне надсвязочной части (слизистую оболочку корня языка, язычно-надгортанное углубление, медиальную стенку грушевидного синуса) без фиксации гортани
Т3 — Опухоль ограничена гортанью с фиксацией голосовых связок и/или распространяется на заднюю область гортанного хряща, преднадгортанную ткань; минимальная эрозия щитовидного хряща
Т1 — Опухоль ограничена голосовыми связками (без нарушения подвижности может быть вовлечена передняя или задняя комиссуры)
Т1а — Опухоль ограничена одной связкой
Т1b — Опухоль распространяется на обе связки
Т2 — Опухоль распространяется на надсвязочную и/или подсвязочную области с нарушением подвижности голосовых связок
Т3 — Опухоль ограничена гортанью с фиксацией голосовых связок и/или прорастает в надсвязочное пространство, и/или вызывает небольшую эрозию щитовидного хряща
Т4а — Опухоль прорастает щитовидный хрящ или ткани вокруг гортани: трахею, мягкие ткани шеи, включая глубокие/наружные мышцы языка, лентовидные мышцы, щитовидную железу, пищевод
Т1 — Опухоль ограничена подсвязочной частью
Т2 — Опухоль распространяется на одну или обе голосовые связки со свободной или ограниченной подвижностью
Т3 — Опухоль ограничена гортанью с фиксацией связок
Т4а — Опухоль прорастает перстневидный или щитовидный хрящ и/или распространяется на ткани вокруг гортани: трахею, мягкие ткани шеи, включая глубокие/наружные мышцы языка, лентовидные мышцы, щитовидную железу, пищевод
Т4в — Опухоль прорастает в предпозвоночное пространство, структуры средостения или оболочку сонной артерии
Символ N указывает на наличие или отсутствие метастазов в регионарных л/у
NX — Недостаточно данных для оценки регионарных лимфатических узлов
N0 — Нет признаков метастатического поражения регионарных лимфатических узлов
N1 — Метастазы в одном лимфатическом узле на стороне поражения до 3 см. в наибольшем измерении
N2а — Метастазы в одном лимфатическом узле на стороне поражения до 6 см. в наибольшем измерении
N2b — Метастазы в нескольких лимфатических узлах на стороне поражения до 6см в наибольшем измерении
Лимфатические узлы средней линии расцениваются как узлы на стороне поражения.
Символ М характеризует наличие или отсутствие отдаленных метастазов
MX — Недостаточно данных для определения отдалённых метастазов
М0 — Нет признаков отдалённых метастазов
М1 — Имеются отдалённые метастазы
Таблица 1 – группировка по стадиям
Стадия
2. Диагностика
2.1 Жалобы и анамнез
Основной жалобой и главной причиной обращения к врачу является стойкое нарушение голосовой функции в виде осиплости, редко кашель. Если процесс перекрывает просвет гортани, могут присоединиться явления затруднения дыхания.
При сборе анамнеза обращают внимание на выявление этиопатогенетических факторов развития заболевания. Важен анамнез голосового расстройства (характер нарушения голосовой функции, его давность, потребность пациента в голосовых нагрузках), а также оценка нарушений глотания и питания.
Также могут настораживать такие симптомы, как постоянный кашель, боль в горле, не проходящая на фоне антибактериального, противовоспалительного лечения, боль при глотании, увеличение шейных лимфатических узлов.
2.2 Физикальное обследование
При физикальном обследовании следует обращать внимание на изменение контуров шеи, увеличение регионарных лимфатических узлов. Следует оценивать подвижность, размер остова гортани. Непрямая ларингоскопия позволяет визуализировать и заподозрить наличие опухоли.
2.3 Лабораторная диагностика
Всем пациентам раком ротоглотки рекомендуется выполнять развернутые клинический и биохимический анализы крови, исследование свёртывающей системы крови, анализ мочи, определение титра антител к HPV 16 и 18 подтипов методом ПЦР.
2.4 Инструментальная диагностика
2.5. Иная диагностика
Уровень убедительности рекомендаций C (уровень достоверности доказательств – IV)
3. Лечение
Комментарии: по показаниям проводится адъювантное/неоадъювантное химиолучевое лечение.
3.1 Складочный отдел гортани
3.1.1. Карцинома in situ
3.1.2 T1, T2, некоторые T3 N0, редко N+ (не требующие тотальной ларингэктомии) ЛТ или резекция гортани (эндоскопическая или открытая) ±операция на ЛУ шеи.
3.1.3 Т3, N0, N1 (в большинстве случаев требующие ларингэктомии)
3.1.4 Т3, N2–3 (требующие тотальной ларингэктомии)
Комментарии: В случае полной регрессии метастатических узлов после окончания конкурентной ХЛТ показано динамическое наблюдение.
3.1.5 Т4a любая N
3.1.6 Отдельные пациенты Т4a, которые отказались от операции
Комментарии: В случае полной регрессии метастатических узлов после окончания конкурентной ХЛТ показано динамическое наблюдение.
3.2 Надскладочный отдел гортани
3.2.1 T1, T2, N0, некоторые T3 (не требующие тотальной ларингэктомии)
ЛТ или резекция гортани (эндоскопическая или открытая) ±операция на л/узлах шеи.
3.2.2 Т3, N0 (требующие ларингэктомии)
3.2.3 T1, T2, N+, некоторые T3N1 (не требующие тотальной ларингэктомии).
3.2.4 Большинство T3, N2-3
Комментарии: При наличии остаточной опухоли и/или метастатических ЛУ после окончания конкурентной ХЛТ рекомендовано хирургическое вмешательство. В случае полной регрессии метастатических узлов после окончания ХЛТ показано динамическое наблюдение.
3.2.5 T4a, N0-N3
3.2.6 Отдельные пациенты Т4a, которые отказались от операции
3.4 Принципы лучевой терапии
Комментраии: Послеоперационная ЛТ: Интервал между оперативным вмешательством и сроком начала послеоперационной ЛТ не должен превышать 6 недель. Высокий риск – наличие неблагоприятных морфологических признаков – 60-66 Гр (2 Гр/фракция) ежедневно с понедельника по пятницу в течение 6-6,5 недель. Низкий или средний риск клинически не измененные ЛУ от 44-50 Гр (2.0 Гр/фракция) до 54-63 Гр (1,6-1,8 Гр/фракция).
3.5 Принципы хирургического лечения
Всех пациентов до лечения должен оценивать хирург-онколог, специализирующийся на опухолях головы и шеи, которому следует предпринять следующие действия: рассмотреть адекватность биопсийного материала, стадирования и визуализации опухолевого процесса (КТ, МРТ) для определения степени распространения опухоли, исключить наличие синхронной первичной опухоли, оценить текущий функциональный статус и возможность хирургического лечения, если первичное лечение было нехирургическим, разработать проспективный план наблюдения, который будет включать адекватное обследование зубов, питания и здорового образа жизни, а также вмешательства и любые другие дополнительные исследования, которые необходимы для полной реабилитации. Для пациентов, которым выполняют плановые операции, необходимо проработать хирургическое вмешательство, края резекции клинически определяемой опухоли со свободными от опухоли хирургическими краями. Хирургическое вмешательство не следует модифицировать на основании клинического ответа, полученного до лечения, при настоящем осмотре (регрессии опухоли), за исключением случаев прогрессии опухоли, которая вынуждает проводить более обширную операцию для охвата всей опухоли во время окончательной резекции.
• Удаление первичного очага. По возможности необходимо выполнять удаление первичной опухоли единым блоком. Необходимо планировать хирургическое удаление в зависимости от степени распространения первичной опухоли, установленной при клиническом исследовании, и тщательной интерпретации соответствующих радиографических снимков. Предпочтительно выполнять трансоральные резекции при помощи CO2 лазера и под оптическим увеличением. В случае если опухоль прилежит к двигательному или сенсорному нерву, не исключено наличие периневральной инвазии. В данной ситуации следует выделить нерв в проксимальном и дистальном направлениях и выполнить его резекцию для получения чистого края резекции. Подтверждено, что для получения ткани, свободной от опухоли, рекомендуется диагностика проксимального и дистального краев нерва методом замороженных срезов (срочное гистологическое исследование).
4. Реабилитация
Уровень убедительности рекомендаций – С (уровень достоверности доказательств – IV).
Комментарии: Голосовая реабилитация возможна путем голосового протезирования, использования электрогортани, формирования пищеводной речи.Для адекватной реабилитации речевой, глотательной функции целесообразна консультация логопеда.
5. Профилактика и диспансерное наблюдение
В первые 1-2 года физикальный осмотр и сбор жалоб рекомендуется проводить каждые 3-6 месяцев, на сроке 3-5 лет – 1 раз в 6-12 месяцев. После 5 лет с момента операции визиты один раз в год или при появлении жалоб. У пациентов с высоким риском рецидива перерыв между обследованиями может быть сокращен.
Комментарии: задачей наблюдения является раннее выявление прогрессирования заболевания с целью раннего начала химиотерапии или хирургического лечения резектабельных метастатических очагов, рецидивных опухолей, а также выявление метахронных опухолей головы и шеи.
Критерии оценки качества медицинской помощи
Критерии качества
Уровень достоверности доказательств
Уровень убедительности рекомендаций
Выполнена фиброскопия верхних дыхательных и пищеварительных путей с взятием биопсии со всех подозрительных участков до начала лечения
Выполнено УЗИ л/у шеи с пункцией всех подозрительных и непальпируемых л/у.
Выполнено УЗИ органов брюшной полости и забрюшинного пространства
Выполнена рентгенография грудной клетки.
Выполнено КТ костей лицевого скелета с внутривенным контрастированием в случае подозрения распространения опухоли на нижнюю/верхнюю челюсти, основание черепа
Выполнена остеосцинтиграфию при подозрении на метастатическое поражение костей скелета.
Выполнена ТАБ под контролем УЗИ при подозрении на метастазы л/у шеи
Выполнена морфологическая верификация диагноза до начала лечения, за исключением случаев экстренной хирургии
Выполнена консультация врачом-онкологом перед началом 1 курса химиотерапии (случае, если пациенту показано проведение химиотерапии)
Выполнено хирургическое лечения в объёме, соответствующем указанным в рекомендациях
Выполнено морфологическое исследование препарата удаленных тканей (при хирургическом вмешательстве)
Отсутствие кровотечения в раннем послеоперационном периоде (при хирургическом вмешательстве)
Отсутствие повторных хирургических вмешательств в период госпитализации
Выполнен 1 курс химиотерапии не позднее 28 дня от момента от выявления метастатической болезни или хирургического вмешательства при наличии метастазов (при отсутствии послеоперационных осложнений)
Выполнен 1 курса адъювантной химиотерапии не позже 28 дней от хирургического лечения (у пациентов, кому показано проведении, при условии отсутствия послеоперационных осложнений)
Список литературы
Приложение А1. Состав рабочей группы
Конфликт интересов отсутствует.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных; анализ современных научных разработок по проблеме РБ в РФ и за рубежом; обобщение практического опыта российских и зарубежных специалистов.
Таблица П1 – Уровни достоверности доказательств в соответствии с классификацией Агентства по политике медицинского обслуживания и исследований (AHCPR, 1992)
Уровни достоверности доказательств
Описание
Доказательность, основанная на мета-анализе рандомизированных контролируемых исследований
Доказательность, основанная как минимум на одном рандомизированном контролируемом исследовании с хорошим дизайном
Доказательность, основанная как минимум на одном крупном нерандомизированном контролируемом исследовании
Доказательность, основанная как минимум на одном квазиэксперементальном исследовании с хорошим дизайном
Доказательность, основанная на неэкспериментальных описательных исследованиях с хорошим дизайном, типа сравнительных исследований, корреляционных исследований и исследований случай-контроль
Доказательность, основанная на мнении экспертов, на опыте или мнении авторов
Таблица П2 – Уровни убедительности рекомендаций в соответствии с классификацией Агентства исследований и оценки качества медицинского обслуживания (AHRQ, 1994)
Уровень убедительности рекомендации
Уровни достоверности доказательств
Описание
Доказательность, основанная как минимум на одном рандомизированном контролируемом исследовании с хорошим дизайном
Доказательность, основанная на хорошо выполненных нерандомизированных клинических исследованиях
Доказательность, основанная на мнении экспертов, на опыте или мнении авторов. Указывает на отсутствие исследований высокого качества
Все представленные рекомендации, за исключением особо указанных случаев, имеют уровень доказательности 2А.
Методы, использованные для формулирования рекомендаций – консенсус экспертов.
Экономический анализ
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами, которые попросили прокомментировать, прежде всего, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания.
Получены комментарии со стороны врачей-онкологов первичного звена в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций как рабочего инструмента повседневной практики.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
Консультации и экспертная оценка: Проект рекомендаций рецензирован также независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Обновления клинических рекомендаций: актуализация проводится не реже чем один раз в три года с учетом появившейся новой информации о диагностике и тактике ведения пациентов с РБ. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими профессиональными некоммерческими организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее достоверности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь влияет на силу, вытекающих из нее рекомендаций.
Приложение Б. Алгоритмы ведения пациента
Схема 1. Блок-схема диагностики и лечения больного раком гортани
Источник