миелопатия неуточненная код по мкб 10
Болезнь спинного мозга неуточненная. Миелопатия
Общая информация
Краткое описание
Протокол «Болезнь спинного мозга неуточненная. Миелопатия»
Код по МКБ-10: G95.9
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Приобретенные:
1. Дискогенная (спондилогенная миелопатия).
2. Атеросклеротическая миелопатия.
3. Карциноматозная миелопатия.
4. Посттравмитическая миелопатия.
6. Миелопатия при хронических менингитах.
7. Радиационная миелопатия.
8. Идиопатические инцфекционные или постинфекционные (острые, хронические, рецидивирующие, поствакцинальные).
9. Метаболические (при сахарном диабете, диспротеинемиях).
Демиелинизирующие заболевания (генетически обусловленные), вызывающие миелопатию:
1. Лизосомальные болезни накопления.
4. Митохондральная лейкодистрофия.
6. Амиотрофия невральная Шарко-Мари.
7. Гипертрофическая интерстециальная Дежерина-Сотта.
9. Синдром Руси-Леви.
10. Болезнь Пелицеуса-Мерцбахера.
Диагностика
Диагностические критерии
Жалобы и анамнез: на слабость в конечностях, ограничение активных и пассивных движений, нарушение походки. В анамнезе различные патологические процессы нервной системы и других систем.
Лабораторные исследования:
1. Общий анализ крови с целью исключения анемии, воспалительного процесса.
2. Общий анализ мочи с целью исключения уронефрологической патологии.
3. Микрореакция, реакция Вассермана.
4. Биохимический анализ крови: сахар, холестерин.
Инструментальные исследования:
1. Электромиография. ЭМГ исследование позволяет уточнить топику процесса, но не его этиологию.
2. Рентгенография позвоночника для исключения остеопороза, остеохондроза.
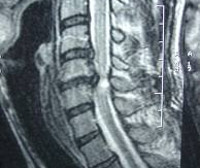
3. Магниторезонансная томография позвоночника и спинного мозга выявляет сдавление спинного мозга, отек или атрофию спинного мозга и другую патологию спинного мозга
Показания для консультаций специалистов:
4. Врач ЛФК для назначения индивидуальных занятий лечебной физкультуры, ортопедических укладок.
5. Врач-физиотерапевт для назначения физиотерапевтических процедур.
Минимум обследования при направлении в стационар:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Кал на яйца глист.
Основные диагностические мероприятия:
1. Общий анализ крови.
2. Общий анализ мочи.
4. Неврологический осмотр.
5. Консультация ортопеда.
6. Консультация протезиста.
8. МРТ спинного мозга.
9. Рентгенография позвоночника.
Перечень дополнительных диагностических мероприятий:
1. УЗИ органов брюшной полости.
3. УЗИ органов брюшной полости, почек.
5. Компьютерная томография головного мозга.
6. Анализ мочи на обменные нарушения.
Дифференциальный диагноз
Заболевание
Этиология
Патогенез заболевания
Начало, возраст
Клиническая симптоматика
Исход, прогноз
Остеохондроз позвоночника, срединные и срединно-боковые грыжи диска
Постепенно, на протяжении нескольких лет, увеличение остеофитов сопровождается хронической травматизацией мозговых оболочек, спинного мозга и его сосудов
Атеросклероз сосудов спинного мозга
Нарушение кровообраще-ния, ишемия спинного мозга
Заболевают преимуществен-но люди пожилого и старческого возраста
Прогрессирующие спастико-атрофические параличи, разлитые фасцикуляции, бульбарные симптомы при минимальных дефектах чувствительности
Неуклонно прогрессирует, тяжело инвалидизирует больного
Карциноматоз-
ная миелопатия
Лимфома, рак легкого, лейкоз и другие онкологические заболевания
В любом возрасте, в результате онкологического заболевания. Симптомы проявляются через 6 мес., 3 года после диагностики опухоли
Быстро нарастающая вялая параплегия, которой иногда предшествуют боли в спине и корешковые боли. При восходящем течении могут возникать нарушения дыхания с летальным исходом
Травма спинного мозга
Нарушение кровообраще-ния, травматическое поражение
После повреждения спинного мозга развивается различной выраженности спинальный синдром
Параличи или парезы, расстройства чувствительности, тазовые нарушения
Часто присоединяются интеркуррент-
ные инфекции, чаще всего сепсис или уросепсис
При хронических менингитах туберкулезного или сифилити- ческого характера
Нейроинфекции туберкулезной, сифилитической этиологии
Вовлечение в процесс сосудов постепенно приводит к их облитерации с развитием ишемических очагов в спинном мозге
В зависимости от уровня поражения заболевания проявляется тетра- или парапарезами, выпадением чувствительности, тазовыми нарушениями
Неблагоприят- ный, но в некоторых случаях удается добиться определенного улучшения путем назначения специфической терапии
После лучевой терапии по поводу рака гортани или глотки при применении больших доз облучения
Некроз спинного мозга на почве облитерации спинномозговых артерий
Клиническая картина формируется медленно, через 6-36 месяцев (в среднем 12 месяцев) после облучения области средостения, шеи или головы
Восходящие парестезии, выпадение преимущественно поверхностной чувствительности, спастические парезы и нарушение функций тазовых органов
Наряду с признаками поражения шейного отдела спинного мозга длительное время может сохраняться и синдром Броун-Секара
В большинстве случаев неуклонно прогрессирует, приводит к гибели больного, однако иногда процесс может стабилизиро-ваться и даже подвергаться обратному развитию
Демиелиниза-ция головного и спинного мозга
В детском возрасте
Признаки поражения головного и спинного мозга. Спастические парезы, пирамидная симптоматика, судороги, задержка психомоторно-
го развития
Неуклонно прогрессирую-
щее. Прогноз неблагоприят-ный
Лечение
Тактика лечения: зависит от клинической формы миелопатии, этиологии заболевания. Лечение основного заболевания. Симптоматическое лечение.
Цель лечения: улучшение двигательной активности, увеличение силы и объема активных движений, предупреждение осложнений (контрактур, атрофий, пролежней), приобретение навыков самообслуживания, социальная адаптация, улучшение качества жизни.
Немедикаментозное лечение
Медикаментозное лечение
Лечение препаратами, действующими на сосудистую систему, улучшающими реологические свойства крови и микроциркуляцию, проводится в виде последовательных курсов, каждый из них длительностью 2-3 недели. Применяются в возрастных дозировках трентал, кавинтон, танакан.
Препараты, улучшающие метаболизм: церебролизин, актовегин, пирацетам, пиритинол, гингко-билоба.
Противосудорожная терапия при эпилептическом синдроме.
Профилактические мероприятия:
— профилактика вирусных и бактериальных инфекций;
Дальнейшее ведение: регулярное занятия ЛФК, ортопедические вмешательства, обучение родителей навыкам массажа, ЛФК, ортопедические укладки.
Перечень основных медикаментов:
— актовегин, ампулы по 80 мг
— винпоцетин (кавинтон), таблетки 5 мг
— дибазол, таблетки 0,02, 0,005
— пиридоксин гидрохлорид (витамин В6), ампулы 5% 1 мл
— преднизолон, таблетки 5 мг
— ранитидина, таблетки 0,15
— тиамин бромид (витамин В1), ампулы 5% 1 мл
— фолиевая кислота, таблетки 0,001
— цианокобаламин (витамин В12), ампулы 200 и 500 мкг
Дополнительные медикаменты:
— вальпроевая кислота (депакин, конвулекс)
— кальций-Д3 Никомед, таблетки
— нейромидин, таблетки 20 мг
— оксибрал, ампулы 2 мл
— омепразола, капсулы 20 мг
— оротат калия, таблетки 0,5
— пентоксифиллин (трентал), таблетки 0,1
— пирацетам, ампулы 5 мл
— танакан, таблетки 40 мг
— церебролизин, ампулы 1 мл
Индикаторы эффективности лечения:
1. Увеличение объема активных движений, мышечного тонуса в пораженных конечностях.
2. Повышение мышечной силы.
3. Улучшение трофики паретичных мышц, двигательных функций.
Госпитализация
Показания к госпитализации (плановая): парезы, параличи, нарушение походки, слабость в конечностях, контрактуры, тазовые нарушения.
Информация
Источники и литература
Информация
Список разработчиков:
Разработчик
Место работы
Должность
Кадыржанова Галия Баекеновна
РДКБ «Аксай», психоневрологическое отделение №3
Серова Татьяна Константиновна
РДКБ «Аксай», психоневрологическое отделение №1
Мухамбетова Гульнара Амерзаевна
КазНМУ, кафедра нервных болезней
Ассистент, кандидат медицинских наук
Балбаева Айым Сергазиевна
РДКБ «Аксай», психоневрологическое отделение №3
Сосудистые миелопатии
Рубрика МКБ-10: G95.1
Содержание
Определение и общие сведения [ править ]
Кровоизлияние в спинной мозг
Этиология и патогенез [ править ]
Причинами кровоизлияний в спинной мозг могут быть как прямые травматические воздействия на позвоночник, так и опосредованная его травма при падении с высоты, при дорожно-транспортных происшествиях, насильственном сгибании при завалах и т.д., а также различные сопутствующие заболевания и лечение антикоагулянтными препаратами.
Клинические проявления [ править ]
Целесообразно выделять следующие варианты нарушений спинномозгового кровообращения.
• Преходящие нарушения спинномозгового кровообращения следует рассматривать по аналогии с церебральными. Это остро проявляющиеся симптомы нарушения функции спинного мозга в виде парапарезов или плегии с нарушениями чувствительности или без них, расстройствами функции тазовых органов, которые восстанавливаются в течение 24 ч. Наиболее типичным признаком преходящего нарушения спинномозгового кровообращения считают миелогенную перемежающуюся хромоту (по Д.К. Богородинскому и А.А. Скоромцу). Клинически это характеризуется быстро нарастающей при ходьбе слабостью одной или обеих ног с возникновением ощущения их подкашивания. Спинномозговые симптомы продолжаются от нескольких минут до часа. Клинические признаки выражаются в виде центрального или вялого парапареза ног с отсутствием глубоких рефлексов и снижением мышечного тонуса. Расстройства чувствительности проявляются гиперестезией по сегментарному или проводниковому типу. Нарушения работы сфинктеров отмечают в виде императивных позывов к мочеиспусканию или задержки мочеиспускания и стула.
Преходящие нарушения спинномозгового кровообращения имеют быстрое обратное развитие. Первыми восстанавливаются двигательные функции. У большинства пациентов заболевание имеет ремиттирующее течение. Провоцирующими факторами могут быть резкие движения, падения, интеркуррентные инфекции, интоксикации и т.п.
Сосудистые миелопатии: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Сосудистые миелопатии: Лечение [ править ]
Изолированная гематомиелия, особенно в сочетании с блоком ликворных путей является показанием к экстренному хирургическому лечению.
Хирургическое лечение сдавления спинного мозга при отсутствии противопоказаний к операции необходимо проводить в возможно ранние сроки, так как на первые 6-8 ч приходится 70% всех необратимых ишемических изменений, возникающих вследствие сдавления мозга и его сосудов. Поэтому имеющиеся противопоказания к оперативному лечению нужно устранять активно в максимально короткие сроки в палате интенсивной терапии или реанимационном отделении.
Профилактика [ править ]
Прочее [ править ]
Инфаркт спинного мозга
Инфаркт спинного мозга обычно развивается остро, однако степень остроты может варьировать от молниеносной до нескольких часов. Миелоинфаркту нередко сопутствует боль в позвоночнике. Эта боль исчезает вскоре после развития параанестезии и паралича. Следует отметить, что у ряда пациентов в первые минуты ишемии спинного мозга возникали мышечные подергивания и дрожание конечностей. Эти признаки напоминали наблюдения при перевязке брюшной аорты у экспериментальных животных.
В момент развития тяжёлого спинального инфаркта нередко отмечают рефлекторные церебральные расстройства в виде обморока, головной боли, тошноты, общей слабости. Однако все эти общемозговые симптомы сравнительно быстро проходят, а спинномозговые расстройства остаются выраженными и зависят от локализации инфаркта (тетраплегия, параплегия или миотомный парез). Практически у всех пациентов нарушена чувствительность и обнаруживаются расстройства функции тазовых органов. «Бичом» больных со значительным поражением поперечника спинного мозга являются трофические расстройства в виде пролежней. Часто они развиваются быстро, несмотря на тщательный уход. Буквально в течение несколько дней развиваются некротические язвы на крестце и области трохантеров. Возникаюшая в таких случаях местная инфекция всегда грозит переходом в септическое состояние, что ухудшает прогноз. Детали клинической картины целиком зависят от топографии инфаркта по длине и по поперечнику спинного мозга.
Нередко представляется возможность установить ангиотопические синдромы выключения отдельных радикуло-медуллярных артерий.
Другие болезни спинного мозга (G95)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Миелопатия при болезнях, классифицированных в других рубриках (G99.2*)
Синдромы сдавления передней спинальной и позвоночной артерии (M47.0*)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Дискогенная миелопатия
Дискогенная миелопатия — дистрофическое заболевание спинного мозга, обусловленное его компрессией и ишемией в результате сдавления грыжей межпозвоночного диска. Дискогенная миелопатия в зависимости от уровня поражения проявляется спастическими и вялыми парезами, нарушениями чувствительности, тазовыми расстройствами. Диагностика миелопатии, обусловленной грыжей диска, включает неврологический осмотр, рентгенологические и томографические исследования позвоночника, электромиографию, при необходимости — исследование цереброспинальной жидкости. Дискогенная миелопатия подлежит оперативному лечению (ламинэктомия, дискэктомия, микродискэктомия), после которого проводится восстановительное лечение (медикаменты, ЛФК, физиотерапия, массаж, рефлексотерапия).
МКБ-10
Общие сведения
Дегенеративно-дистрофические поражения спинного мозга (миелопатии) могут иметь различный генез: вертеброгенный, дисметаболический, травматический, атеросклеротический, опухолевый. Самой распространенной в клинической неврологии и вертебрологии является вертеброгенная миелопатия, а именно дискогенная миелопатия. Как видно из названия, дискогенная миелопатия тесно связана с патологией межпозвоночного диска. В большинстве случаев она является тяжелым осложнением остеохондроза позвоночника. Как правило, такая дискогенная миелопатия наблюдается у людей в возрасте 45-60 лет, чаще у мужчин. Для нее характерно постепенное развитие и усугубление симптомов, захватывающее период от нескольких месяцев до нескольких лет. В более редких случаях дискогенная миелопатия является следствием травмы позвоночника. При этом она имеет острое течение и рассматривается в рамках посттравматической миелопатии.
Причины возникновения дискогенной миелопатии
Дегенеративные изменения межпозвоночного диска, которыми сопровождается остеохондроз позвоночника, ведут к растяжению и разрывам фиброзного кольца диска, отрыву его периферических волокон от тел позвонков. Это приводит к смещению межпозвоночного диска с образованием межпозвоночной грыжи. Если смещение не сопровождается разрывом фиброзного кольца, то оно обозначается как «протрузия диска». При разрыве фиброзного кольца и выходе пульпозного ядра диска говорят о «экструзии диска». Чаще всего смещение межпозвоночного диска происходит в задне-латеральном направлении, как раз туда, где проходит спинной мозг и кровоснабжающие его сосуды.
Дискогенная миелопатия развивается не только за счет прямого сдавления спинного мозга вышедшей из межпозвонкового пространства частью диска. В патогенезе на первый план может выходить нарушение спинального кровообращения, обусловленное сдавлением позвоночных артерий увеличивающейся межпозвоночной грыжей. Ишемия спинного мозга при дискогенной миелопатии отличается постепенным развитием и имеет хронический характер. Причиной дискогенной миелопатии может стать вторичный спаечный процесс после перенесенной операции на позвоночнике или травмы. Усугублять ситуацию могут образующиеся при остеохондрозе остеофиты, дополнительно сдавливающие спинной мозг, его корешки и сосуды.
Уменьшение спинального кровообращения за счет сдавления позвоночных сосудов и непосредственное сдавление спинного мозга приводят к гипоксии и нарушениям трофики мозговых клеток. В результате в пораженном участке происходит гибель нервных клеток, обуславливающая основные клинические проявления дискогенной миелопатии.
Классификация дискогенной миелопатии
Дискогенная миелопатия классифицируется в зависимости от отдела позвоночника, в котором развиваются патологические изменения. Наиболее часто встречается шейная дискогенная миелопатия. На втором месте по распространенности стоит поясничная дискогенная миелопатия. В грудном отделе позвоночника подобная патология наблюдается в редких случаях, локализуется она в основном в нижних грудных сегментах.
Симптомы дискогенной миелопатии
Основу клинической картины дискогенной миелопатии составляет постепенно нарастающий неврологический дефицит двигательной и чувствительной сфер. Двигательные нарушения дискогенной миелопатии проявляются снижением мышечной силы (парезом), сопровождаются нарушениями мышечного тонуса и изменениями сухожильных рефлексов. Ниже уровня миелопатических изменений они носят центральный (спастический) характер, а на уровне пораженных сегментов спинного мозга — периферический (вялый) характер. Чувствительные нарушения выражаются в снижении поверхностной и глубокой чувствительности, появлении парестезий. Типичным для дискогенной миелопатии является преобладание двигательных расстройств над нарушениями чувствительности. Вначале своего развития миелопатия может проявляться односторонними нарушениями, соответствующими стороне поражения спинного мозга. С течением времени наблюдается «переход» симптомов на вторую сторону. Возможны нарушения мочеиспускания. Зачастую дискогенная миелопатия сопровождается радикулитом. Однако корешковые боли обычно выражены умеренно и отходят на второй план в сравнении с двигательными нарушениями.
Шейная дискогенная миелопатия проявляется периферическим парезом в руках и спастическим парезом в ногах. Отмечаются парестезии в кистях рук, небольшая поверхностная гипестезия и непостоянное снижение глубокой чувствительности в руках, снижение или выпадение всех видов чувствительности на туловище и в ногах. Характерны мышечные атрофии в проксимальных отделах рук. Шейная дискогенная миелопатия может развиваться в сочетании с синдромом позвоночной артерии. В таких случаях наряду с симптомами миелопатии отмечаются признаки дисциркуляторной энцефалопатии в вертебро-базилярном бассейне: головокружения, снижение памяти, вестибулярная атаксия, шум в голове, нарушения сна и др.
Поясничная дискогенная миелопатия характеризуется периферическим парезом ног, сопровождающимся мышечными атрофиями, снижением или отсутствием коленных и ахилловых рефлексов, задержкой мочеиспускания и сенситивной атаксией. Может наблюдаться синдром перемежающейся хромоты, требующий дифференциальной диагностики с облитерирующим атеросклерозом и облитерирующим эндартериитом сосудов нижних конечностей.
Диагностика дискогенной миелопатии
Детальное неврологическое исследование помогает неврологу выявить признаки поражения спинного мозга и определить уровень его локализации. Для более точной диагностики причин развития миелопатии необходима консультация ортопеда или вертебролога. Рентгенография позвоночника при дискогенной миелопатии определяет характерные для остеохондроза сужения межпозвонковых щелей, появление по краям позвонков остеофитных разрастаний. Для определения уровня и степени компрессии спинного мозга пациентам с дискогенной миелопатией проводят миелографию. С целью визуализации грыжи диска и исключения других причин развития миелопатии применяют МРТ позвоночника и КТ позвоночника.
В диагностике дискогенной миелопатии также используется электронейрография и электромиография. При необходимости оценить кровообращение пораженного участка позвоночника прибегают к ангиографии. Шейная дискогенная миелопатия с признаками недостаточности кровообращения в вертебро-базилярном бассейне является показанием для проведения РЭГ и УЗДГ сосудов головы и шеи.
Дискогенная миелопатия требует дифференцировки от опухолей спинного мозга, сосудистой миелопатии, бокового амиотрофического склероза, спинальных заболеваний воспалительного генеза (миелит), рассеянного склероза, фуникулярного миелоза. В рамках дифференциальной диагностики дискогенной миелопатии может быть проведена люмбальная пункция. При дискогенной миелопатии в цереброспинальной жидкости не отмечается каких-либо существенных изменений, характерных для других заболеваний спинного мозга. Может наблюдаться некоторое повышение содержания белка, однако оно не достигает такой степени, как при спинномозговых опухолях.
Лечение дискогенной миелопатии
Компрессия спинного мозга с развитием дискогенной миелопатии является показанием к хирургическому лечению. Такие консервативные способы лечения, как сухое и подводное вытяжение позвоночника, могут применяться в лечении грыж межпозвоночных дисков, не осложненных миелопатией.
Наиболее распространенной операцией при дискогенной миелопатии является декомпрессия позвоночного канала путем ламинэктомии. При необходимости она может быть дополнена фасетэктомией. В поясничном отделе может применяться пункционная декомпрессия диска. К более радикальным способам лечения, применяемым в основном при грыжах большого размера, относятся дискэктомия и микродискэктомия.
В послеоперационном периоде необходимо комплексное реабилитационное лечение, направленное на максимальное восстановление утраченных вследствие дискогенной миелопатии двигательных функций. Оно включает лекарственную терапию (метаболиты, хондропротекторы, витамины группы В, антихолинэстеразные и сосудистые препараты), массаж (классический и миофасциальный), ЛФК, электростимуляцию, водолечение (хвойные, радоновые, сероводородные ванны) и грязелечение, различные виды рефлексотерапии.
Прогноз и профилактика дискогенной миелопатии
Сдавление спинного мозга приводит к гибели его нейронов, что обуславливает появление стойкого неврологического дефицита в двигательной и чувствительной сферах. Лишь в начальной стадии дискогенной миелопатии хирургическое лечение и последующая реабилитация пациентов позволяют добиться восстановления двигательной функции. Операция, проведенная в более поздние сроки, останавливает прогрессирование симптомов миелопатии, но сформировавшиеся неврологические нарушения, как правило, имеют необратимый характер и приводят к инвалидизации больного.
Профилактика дискогенной миелопатии сводится к предупреждению и своевременному лечению остеохондроза позвоночника и грыж межпозвоночных дисков.